Незаслуженно мало внимания современные гинекологи уделяют такой важной проблеме женщин репродуктивного возраста, как формирование истмоцеле на матке в зоне рубца после кесарева сечения. Другое название данной патологии – ниша, дефект рубца, маточный дивертикул, маточная грыжа.
Впервые эту патологию описал Моррис в 1995 г.
Частота выполнения операций кесарева сечения увеличивается во всем мире несмотря на рекомендации Всемирной организации здравоохранения о максимальном уровне в 15%. В некоторых странах этот показатель достигает 50%.
Выбор метода родоразрешения зависит от физического и психологического здоровья женщины, социального и культурного контекста, качества охраны материнства в регионе.
С увеличением числа кесаревых сечений участились случаи истмоцеле. Распространенность истмоцеле колеблется от 19% до 84% среди женщин, перенесших оперативные роды.
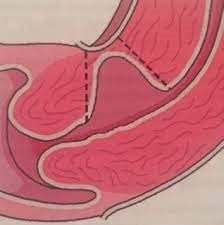
Истмоцеле представляет собой дефект в области рубца на матке после кесарева сечения, который работает как резервуар для сбора крови во время менструации.
Симптомы и риски истмоцеле:
- Постменструальные кровотечения (в 30% случаев) - периодические выделения менструальной крови, оставшейся в дефекте после завершения менструации. Плохая сократимость миометрия в области рубца на матке также может способствовать появлению постменструальных кровянистых выделений.
- Бесплодие и тазовая боль. Постоянное скопление менструальной крови в области ниши приводит к вторичному инфицированию полости матки, развитию хронического эндометрита и, как в следствие, к различных репродуктивным проблемам.
В области «ниши» (истмоцеле) после кесарева сечения может развиваться и эктопическая беременность, которая является жизнеугрожающим состоянием для женщины с летальностью до 2,5%.
Диагностика истмоцеле
Диагноз истмоцеле может быть установлен по результатам трансвагинального УЗИ и/или магнитно-резонансной томографии, а также с помощью гистероскопии или гистеросальпингографии.
Истомоцеле часто хорошо индентифицируется на фоне небольшого количества жидкости в полости матки, которую при необходимости можно ввести через тонкий катетер для ультрасонографии прямо в смотровом кабинете.
Лечение истмоцеле
Тактика лечения зависит от преобладающих жалоб и репродуктивных планов женщины.
Медикаментозное лечение проводиться с целью контроля симптомов с помощью пероральных комбинированных контрацептивов для купирования аномальных маточных кровотечений на фоне истмоцеле.
Хирургическая коррекция ниши проводиться с целью купирования основных симптомов и с целью восстановления фертильности.
Согласно множеству исследований последних лет коррекция истмоцеле помогает преодолеть вторичное бесплодие при отсутствии других причин.
Хирургические методы коррекции истмоцеле:
1 - гистероскопия с коррекцией ниши из полости матки,
2 - лапароскопия, метропластика абдоминальным путем в сочетании с гистероскопией.
Второй способ используется, если толщина стенки (резидуального) миометрия < 3 мм. Этот способ хирургического лечения особенно важен для пациенток, планирующих беременность.
После хирургической коррекции истмоцеле рекомендован 6-месячный период реабилитации до планирования беременности.
Клинический случай
В начале текущего года в Ильинскую больницу обратилась пациентка 31 года с жалобами на нарушение менструального цикла в виде длительных (до 12 дней) скудных менструаций и отсутствия наступления беременности в течение 5 лет при регулярной половой жизни без контрацепции. В анамнезе - кесарево сечение в 2015 году по экстренным показаниям.
При тщательном обследовании пациентки по данным УЗИ органов малого таза выявлен дефект в области рубца на матке после кесарева сечения в виде воронкообразного втяжения и истончения миометрия до 2 мм.
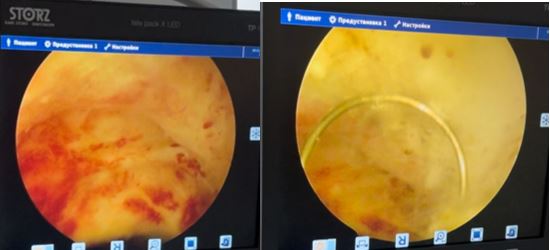
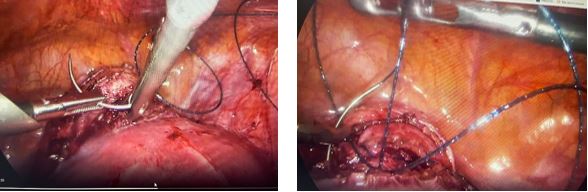
В плановом порядке пациентке проведено оперативное лечение – лапароскопия, иссечение рубца на матке с формированием стенки матки под контролем гистероскопии, с одномоментным контролем проходимости маточных труб и исключением наружного генитального эндометриоза как дополнительного фактора бесплодия.
Послеоперационный период протекал без осложнений. На 2 сутки пациентка выписана домой.
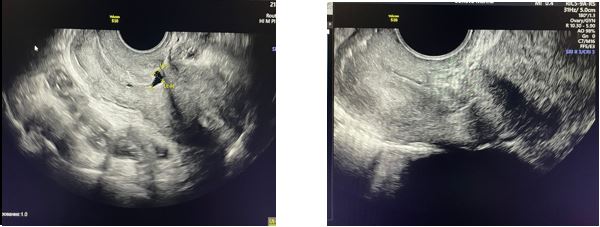
В настоящее время по данным УЗИ дефект в области послеоперационного рубца отсутствует. Стенка миометрия – 10 мм. Пациентка планирует беременность.
Ниже представлены снимки УЗИ до и после операции. Зона рубца полностью восстановлена, несостоятельность ликвидирована.





 Нуруллина Юлия Петровна
Нуруллина Юлия Петровна