Лечение осложненного колоректального рака: шанс на продление жизни
Пациент С., 66 лет обратился в центр семейной медицины Ильинской больницы с жалобами на периодические
боли и рези в животе, отсутствие стула и газов за последние сутки (до этого
стул в течение месяца был неустойчивый: чередование запоров с частым жидким
стулом небольшими порциями и примесью слизи), вздутие живота, отрыжку, ощущение
распирания в правом подреберье. Эти жалобы беспокоили пациента в течение
месяца.
Консервативная терапия
При осмотре врачом общей практики у пациента выявлен асцит и явления непроходимости кишечника, что стало поводом к выполнению компьютерной томографии (КТ). Обследование выявило массивную опухоль восходящей ободочной кишки протяженностью до 15 см, прорастающую все слои стенки кишки и врастающую в забрюшинную клетчатку, распространенный канцероматоз брюшины, асцит, явления субкомпенсированной тонкокишечной непроходимости (Рис.1).
Пациент был госпитализирован по срочным показаниям в стационар. В течение суток проводилась консервативная терапия, направленная на разрешение кишечной непроходимости, однако эффекта получено не было.
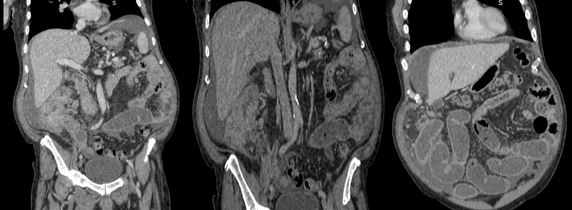
Рис. 1. Компьютерная томография: массивная опухоль восходящей ободочной кишки, асцит, признаки канцероматоза брюшины, явления тонкокишечной непроходимости.
Мастерство хирургов
Обсуждение случая было вынесено на онкологический консилиум. Учитывая нарастающие явления непроходимости кишечника, высокий риск распада опухоли с кровотечением и перитонитом, было решено выполнить санационную паллиативную правостороннюю гемиколэктомию.
В подобной ситуации операция нередко заканчивается формированием двух стом: тонкокишечной и толстокишечной. Формирование раздельных кишечных стом значительно снижает качество жизни пациентов в послеоперационном периоде, часто является препятствием к проведению полихимиотерапии в полной дозе и, что самое важное, практически не дает шанса на закрытие стом в будущем. Во время операции распространение канцероматоза брюшины оценено как P3, индекс PCI – 19.
В технически сложной ситуации врачам Ильинской больницы удалось выполнить правостороннюю гемиколэктомию с лимфодиссекцией D2 и сформировать ручной двухрядный илеотрансверзоанастомоз по типу «бок в бок» на участках кишки, максимально свободных от канцероматических высыпаний (Рис. 2-7).
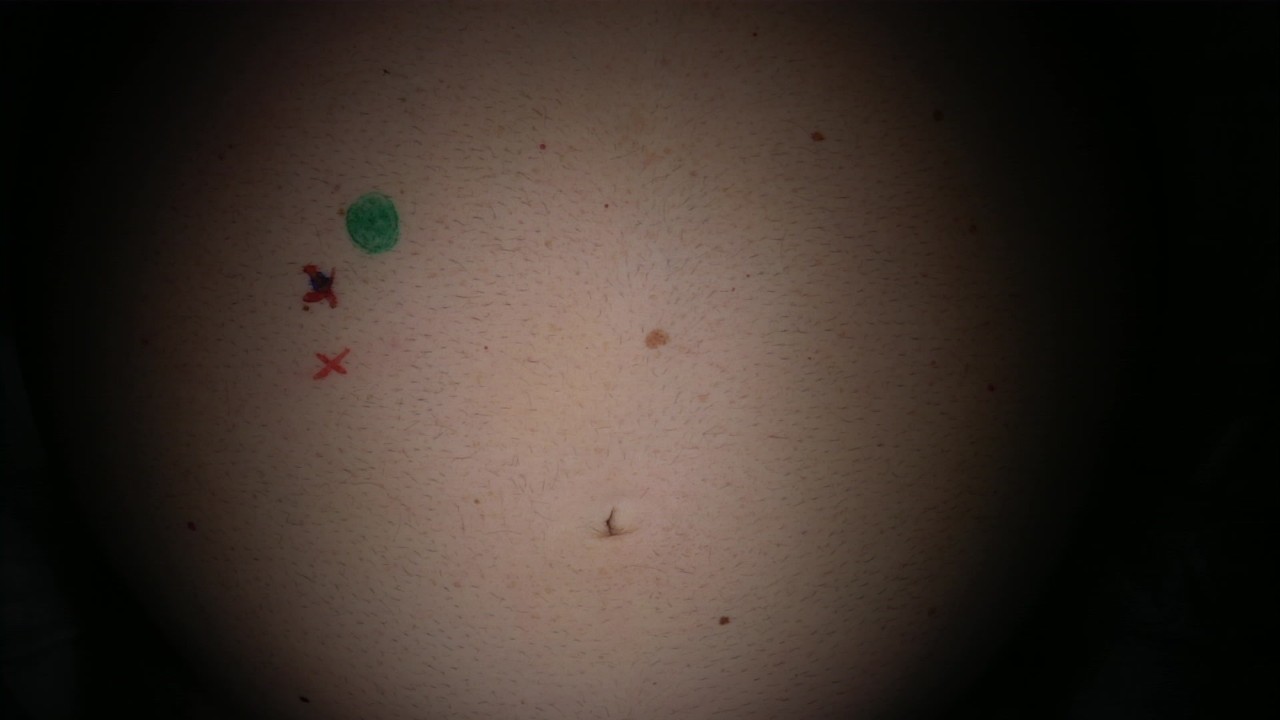
Рис.2. Разметка для стомы выполнена перед операцией (на случай если не удается
безопасно сформировать анастомоз (соустье) между тонкой и толстой кишкой).
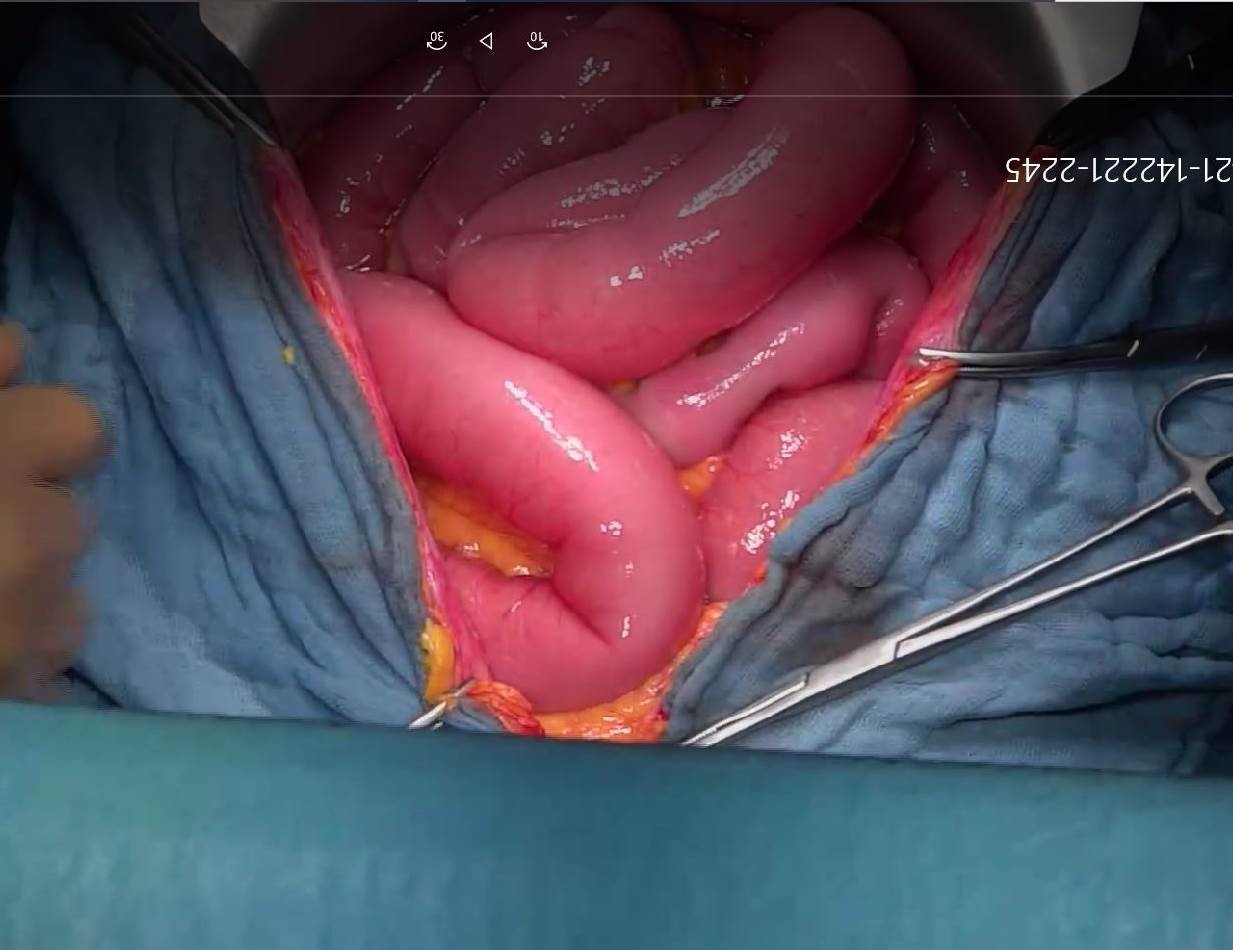
Рис. 3. Расширенные петли тонкой кишки, мелкие канцероматические отсевы по висцеральной брюшине.
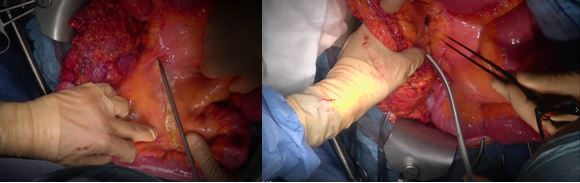
Рис. 4. Выделение сосудов, питающих опухоль.
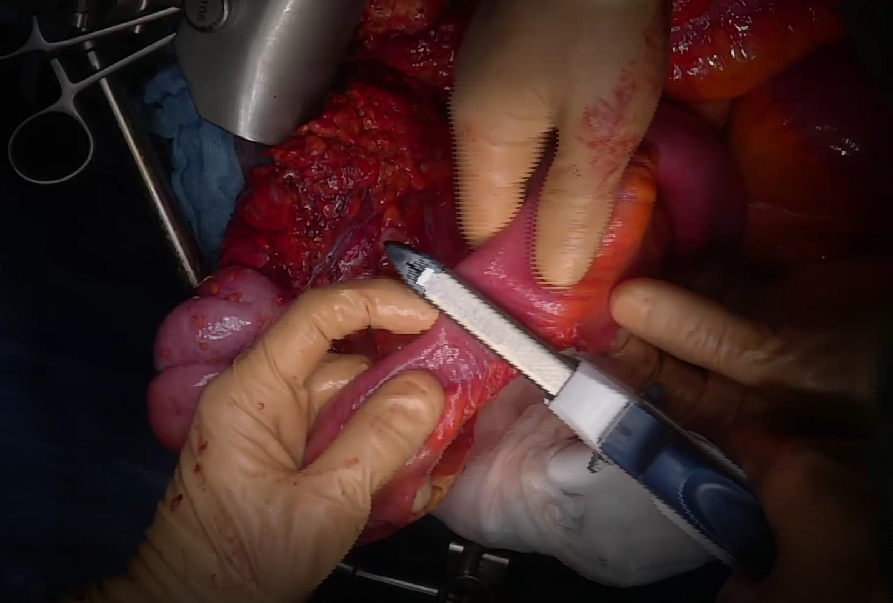
Рис. 5. Пересечение тонкой кишки.
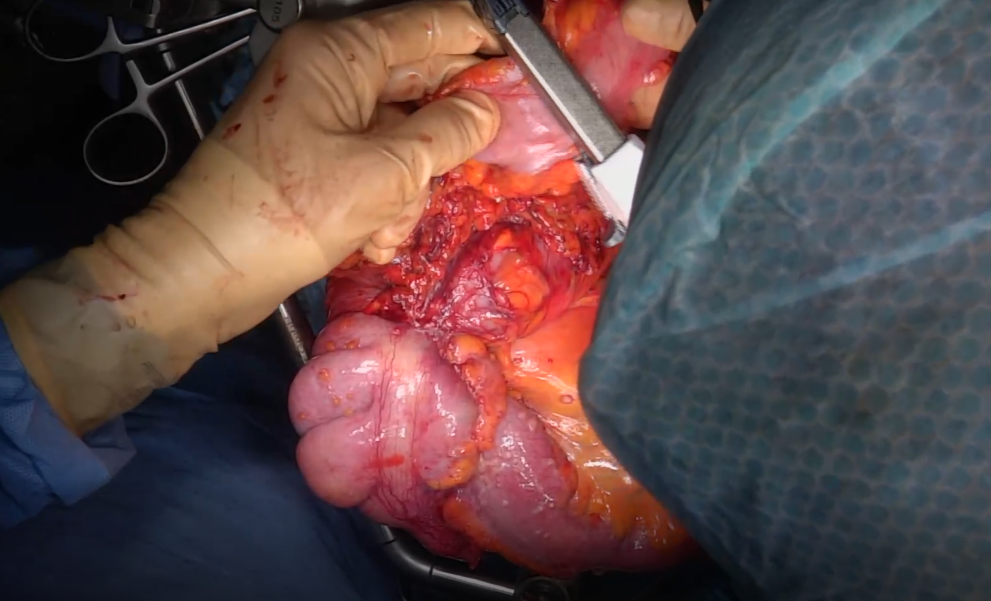
Рис. 6. Пересечение поперечной ободочной кишки.
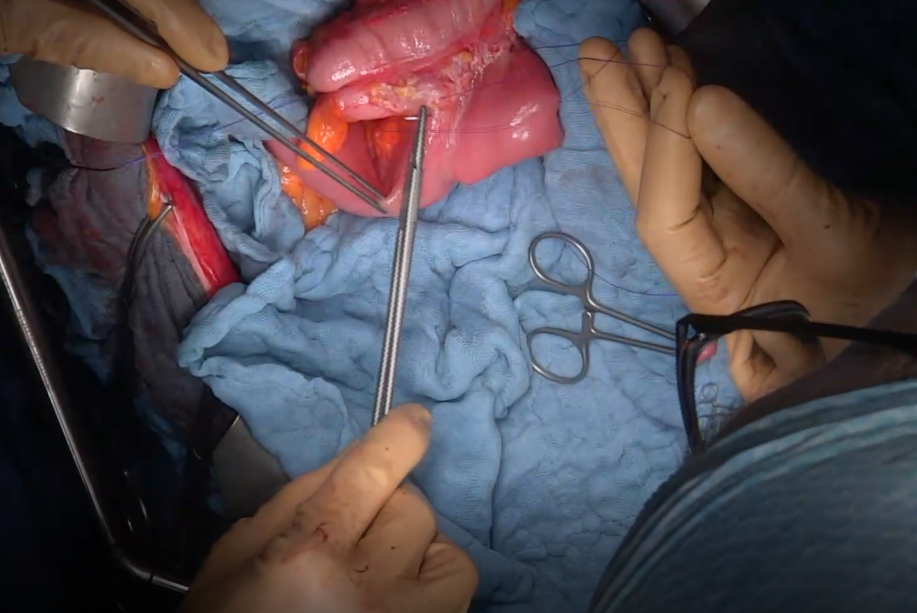
Рис. 7. Формирование анастомоза – сшивание 2-х концов кишки между собой.
Пациенту всегда можно помочь!
Ранний послеоперационный период протекал у пациента гладко, выделение асцитической жидкости по дренажу отмечалось в течение четырех суток после операции и было минимизировано назначением калийсберегающих диуретиков. Пациент выписан из стационара на седьмые сутки.
Гистологическое исследование операционного материала – муцинозная аденокарцинома восходящей ободочной кишки, протяженностью 9 см, выявлено врастание опухоли в периколическую жировую клетчатку, исследовано 27 лимфатических узлов, в 15 из них выявлены метастазы аденокарциномы, также выявлено наличие 7 опухолевых депозитов в жировой клетчатке – pT4a, pN2b (15/27 + 7 депозитов), M1с, распространенный канцероматоз брюшины, G3, L1, V0, Pn1, R0. Генетический анализ показал наличие мутации в гене BRAF и MSS тип опухоли.
После восстановления через 5 недель после операции пациенту начато проведение полихимиотерапии в режиме FOLFOX. После четырех курсов терапии будет проведено всестороннее обследование пациента и решен вопрос о выполнении перитонумэктомии и HIPEC (гипертермическая интраперитонеальная химиотерапия).
Благодаря командному мультидисциплинарному подходу в Ильинской больнице мы имеем уникальную возможность обеспечить нашим пациентам не только самое современное и эффективное лечение, но и в большинстве случаев добиться более высокого качества жизни после выполнения сложных операций. Мы в полной мере оправдываем девиз: «Если больного нельзя вылечить, это не значит, что ему нельзя помочь!».



