Лечение сложного комбинированного порока мочевыделительной системы у ребенка 11 месяцев
Детские хирурги и урологи Ильинской больницы выполнили коррекцию очень непростого порока.
У нашего пациента из Казахстана после рождения было выявлено расширение мочеточников с двух сторон, с сужением на уровне перехода в мочевой пузырь. Малоинвазивные процедуры не принесли результата. Чтобы защитить почки от повреждения из-за повышенного давления, врачи по месту жительства вывели уретерокутанеостомы (концы мочеточников отделили от мочевого пузыря и вывели их на кожу). Как дальше лечить ребенка, было не понятно, решение родители найти не могли. Они обратились к нам за помощью, когда ребенку уже было 11 месяцев. То есть практически год у ребенка мочевой пузырь не работал, что у взрослого человека привело бы к потере его функции.
Анализ медицинской документации, включая данные внутриутробного обследования, позволил нашим хирургам предположить наличие препятствия ниже мочевого пузыря - клапана задней уретры. Это сложный порок, который не всегда можно легко диагностировать, но у нас есть большой опыт лечения таких пациентов. Мы пригласили ребенка с родителями в Ильинскую больницу. При обследовании подтвердили клапан задней уретры, но также определили и значительное уменьшение размеров мочевого пузыря, что создавало серьезные трудности для реконструктивных операций на нем.
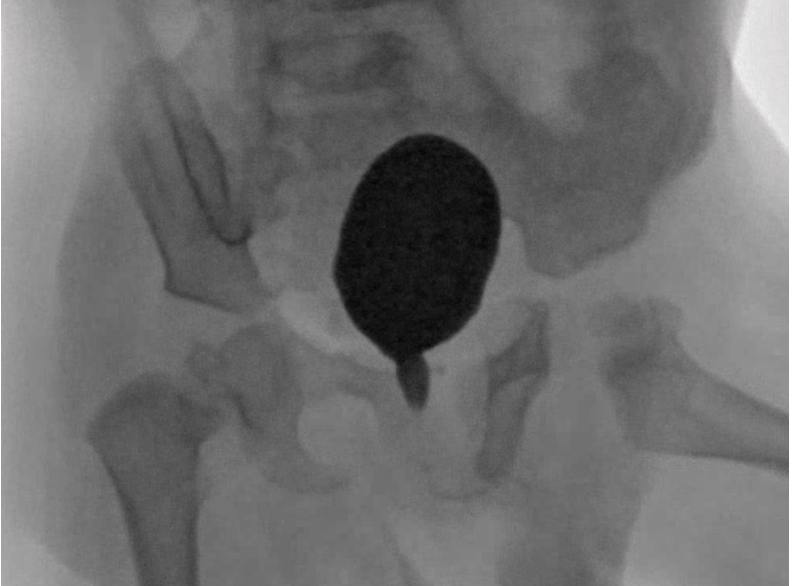
Цистография. Видно мочевой пузырь, "хвостик" - это расширенная задняя уретра, "тоненькая струйка" - передняя уретра. Рентгенологические признаки клапана задней уретры
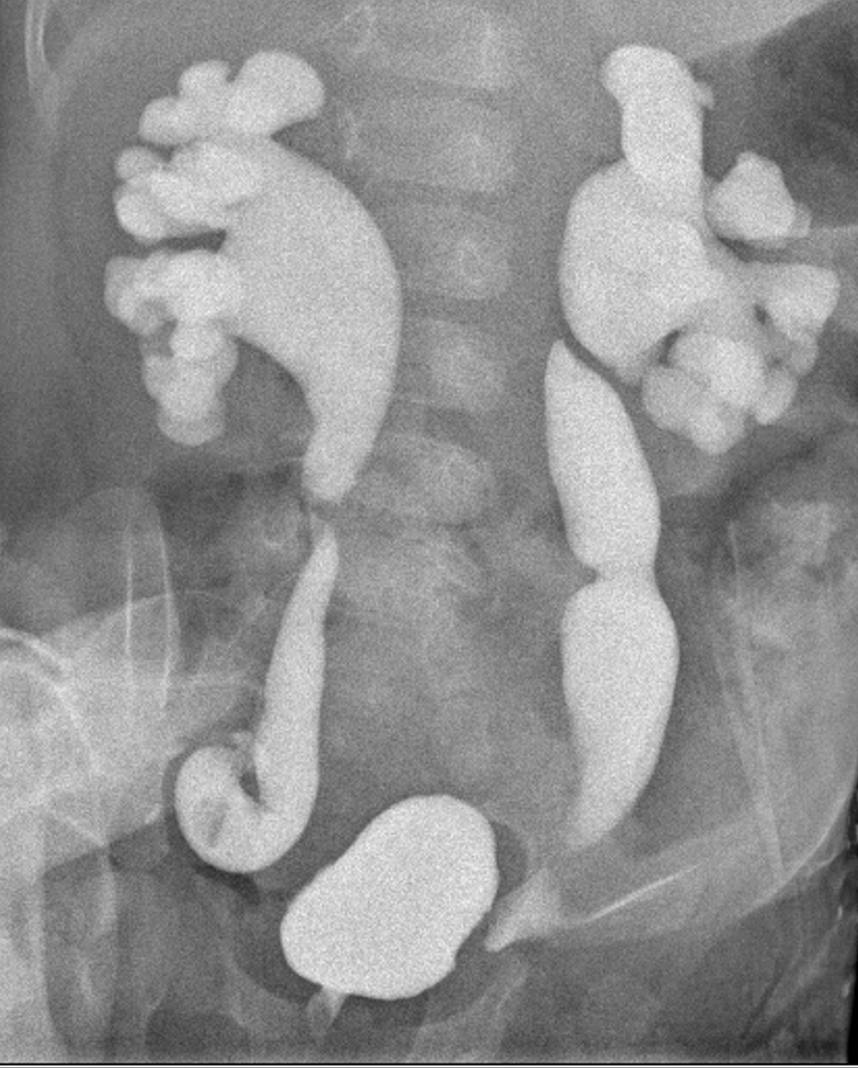
Уретрография
Врачи приняли решение проводить лечение последовательно.
Первым этапом во время цистоскопии врачи разрушили клапан задней уретры, установили катер в мочевой пузырь и стали постепенно растягивать мочевой пузырь на фоне приема ребенком препарата, который снимает спазм с мышцы мочевого пузыря. Максимальный объем промывания был достигнут на 16 сутки после операции.
Вторым этапом хирурги выполнили перемещение мочеточников в мочевой пузырь, закрыв одну из кутанеостом, а вторую перевели из концевого положения в боковое, чтобы была возможность быстро разгрузить почку, если у ребенка после операции будут проблемы с мочевым пузырем. В течение 9 месяцев ребенок находился дома, рос, развивался. Родители продолжали давать ему необходимые лекарства и регулярно контролировать состояние почек малыша.
На днях он вновь был госпитализирирован в Ильинскую больницу. Обследование показало хорошую динамику восстановления объема и функции мочевого пузыря, мочеточники при этом также постепенно адаптировались к нормальному положению без признаков нарушения оттока из почек. Все это позволило закрыть последнюю кутанеостому и завершить хирургическое лечение.
Н.Ф.Щапов: «Повторные операции всегда таят в себе подводные камни, и хирургическая команда должна быть готова к импровизации. В нашем случае сложность была связана с рубцовым процессом вокруг кутанеостомы, который приводил к деформации основного мочеточника. Тем не менее, нам удалось завершить операцию в запланированном объеме, изменив тактику постановки стента через отверстие на мочеточнике. Анатомические особенности и подходящее оборудование позволили выполнить операцию без осложнений. Через несколько часов после операции ребенок был уже в стационаре, чувствует себя хорошо. Через неделю мы удалим мочеточниковый стент и на этом завершим хирургическое лечение. Однако впереди будет длительная реабилитация, задача которой – сделать так, чтобы ребенок вовсе забыл о пороке».
Нередко для диагностики пороков развития данные внутриутробного УЗИ позволяют правильно установить диагноз. В Ильинской больнице есть перинатальный консилиум, на котором можно проконсультировать даже ещё не рожденного ребенка. Кроме того, мы большое внимание уделяем малоинвазивным вмешательствам на верхних мочевых путях: мы отдаем им предпочтение при таких заболеваниях, как клапан задней уретры, нерефлюксирующий мегауретер, пузырно-мочеточниковый рефлюкс, уретероцеле, и даже мочекаменная болезнь. Но даже если малоинвазивные операции не позволяют устранить проблему, мы активно практикуем лапароскопические, и даже роботические операции для таких пациентов.