- Главная
- Направления
- Ортопедия и травматология
- Лечение переломов костей
- Перелом голени
Лечение переломов костей голени
Перелом голени — одна из самых распространённых травм опорно-двигательного аппарата. Она может случиться со спортсменом на тренировке, с пожилым человеком при неловком шаге, с водителем в момент ДТП.
Голень — это не просто сегмент конечности, это основа вашей способности ходить, бегать, жить полноценной жизнью. Именно поэтому грамотное лечение с первых часов определяет, восстановитесь ли вы полностью или будете годами ощущать последствия травмы.
В Ильинской больнице работает круглосуточная травматология с полным циклом помощи — от экстренной диагностики до реабилитации. Наша команда травматологов-ортопедов ежедневно лечит переломы любой сложности, применяя современные методы фиксации и восстановления.
В этой статье мы подробно расскажем о переломах костей голени: как они возникают, как их лечат и что нужно сделать, чтобы вернуться к нормальной жизни как можно быстрее.
Когда нужна срочная помощь
Некоторые симптомы требуют немедленного вызова скорой помощи или экстренного обращения в травмпункт — без ожидания «до утра» и «посмотрим, как будет». Промедление в таких случаях грозит тяжёлыми осложнениями, вплоть до необратимой потери функции конечности.
Обращайтесь за помощью немедленно, если вы наблюдаете хотя бы один из следующих признаков:
- Видимая деформация голени — конечность выглядит неестественно, имеет патологический изгиб или укорочение. Это почти всегда означает перелом со смещением.
- Открытая рана в зоне перелома — кость, выступающая через кожу, или глубокая рана в области голени после травмы. Открытый перелом — это неотложная ситуация: рана загрязнена, счёт идёт на часы и минуты до развития инфекции.
- Полная потеря опороспособности — нога не держит вес тела, попытка встать на травмированную ногу сопровождается сильной болью.
- Резкое нарастание отёка и гематомы — за первые 15–30 минут конечность значительно увеличивается в объёме. Это признак интенсивного кровоизлияния в ткани.
- Онемение, «ватность», похолодание стопы — симптомы нарушения кровоснабжения или нервной проводимости. Особенно опасны в сочетании с изменением цвета кожи (бледность, синюшность).
- Характерный хруст или треск в момент травмы — часто пострадавший слышит или ощущает его сам.
- Нестерпимая, нарастающая боль, которая не снижается в покое — возможный признак компартмент-синдрома (повышения давления внутри мышечных футляров), требующего экстренного хирургического вмешательства.
Важно помнить: отсутствие выраженной боли не означает отсутствия перелома. Некоторые переломы — особенно стресс-переломы у спортсменов или переломы на фоне остеопороза — могут давать лишь умеренный дискомфорт. Если после травмы или длительных нагрузок голень болит при ходьбе и нагрузке — это повод для обращения к травматологу.
При наличии вышеуказанных признаков – незамедлительно обращайтесь в отделение экстренной помощи Ильинской больницы: наша травматологическая служба помогает пациентам круглосуточно, без выходных, 365 дней в году.
Что такое перелом голени и какие бывают
Анатомический ликбез: из чего состоит голень
Голень — это сегмент нижней конечности между коленным и голеностопным суставами. Скелет голени образован двумя костями:
- Большеберцовая кость (tibia) — главная опорная кость, несёт почти весь вес тела. Именно её переломы и то, как они срастаются, влияют на функцию конечности.
- Малоберцовая кость (fibula) — расположена снаружи, более тонкая. Участвует в формировании голеностопного сустава.
Обе кости вместе с мышцами, сосудами и нервами заключены в плотные соединительнотканные «чехлы» — фасциальные футляры. Это важно понимать: при отёке давление внутри этих замкнутых пространств может резко возрасти — развивается компартмент-синдром.
Классификация переломов
Переломы костей голени многообразны. Их классифицируют по нескольким ключевым признакам, от которых напрямую зависит тактика лечения.
По характеру повреждения кожных покровов
- Закрытый перелом — кость сломана, но кожа цела. Наиболее частый вариант.
- Открытый перелом — кость сообщается с внешней средой через рану. Высок риск инфекции, остеомиелита. Требует экстренной операции в экстренном порядке.
По наличию и характеру смещения отломков
- Без смещения — фрагменты кости после травмы удерживаются на месте. Прогноз более благоприятный, нередко возможно консервативное лечение.
- Со смещением — отломки расходятся в стороны, по длине или ротируются. Смещение нарушает биомеханику и требует сопоставления фрагментов.
По локализации
- Переломы проксимального отдела (мыщелки большеберцовой кости) — зона коленного сустава. Особые требования к точности сопоставления суставной поверхности.
- Переломы диафиза — средняя треть голени.
- Переломы дистального отдела (пилон, лодыжки) — зона голеностопного сустава. Часто сопровождаются внутрисуставным характером повреждения, они встречаются чаще всего.
Отдельно следует упомянуть переломы у детей. Незрелая кость имеет особую структуру: она более эластична, содержит зоны роста (ростковые пластинки). Характерны так называемые переломы по типу «зелёной ветки» — кость надламывается с одной стороны, не разрушаясь полностью. Повреждения ростковых пластинок требуют особого внимания, так как могут нарушить дальнейший рост конечности и привести к развитию деформаций.
Первая помощь до визита к врачу
Что нужно сделать
- Иммобилизировать конечность. Не пытайтесь самостоятельно «вправить» или «поставить на место» кость. Зафиксируйте голень в том положении, в каком она находится. Используйте подручные средства: доски, картон, скрученную одежду. Шина должна захватывать минимум два сустава — коленный и голеностопный.
- Приложить холод. Лёд или холодная вода в пакете, обёрнутые тканью, — на место травмы на 20 минут. Это уменьшит отёк и снизит боль. Никогда не прикладывайте лёд непосредственно к коже во избежание холодового ожога.
- Приподнять ногу. Придайте конечности возвышенное положение — это уменьшит нарастание отёка.
- Принять обезболивающее. При сильной боли допустим приём нестероидного противовоспалительного препарата в стандартной дозе — если нет противопоказаний.
- Остановить кровотечение при открытом переломе. Накройте рану чистой тканью, наложите давящую повязку. При интенсивном артериальном кровотечении — жгут выше раны с указанием времени наложения.
Чего делать нельзя
- Пытаться самостоятельно «вправить» кость или поставить отломки «на место».
- Нагружать повреждённую ногу, пробовать на ней стоять или ходить.
- Снимать обувь при подозрении на перелом лодыжки — это может спровоцировать усиление смещения и нарастание отёка.
- Греть место травмы — это резко усилит отёк и кровоизлияние.
- Давать алкоголь «для снятия боли» — это может привести к ухудшению сосудистой циркуляции и трудностям при подборе обезболивающей терапии.
Как транспортировать пострадавшего
При подозрении на перелом транспортировка должна осуществляться только на носилках, в положении лёжа, с фиксированной конечностью. При невозможности обеспечить такой вид транспортировки – необходимо зафиксировать поврежденный сегмент и избегать любой опоры на травмированную ногу.
Диагностика
Точная диагностика — основа правильного лечения. В Ильинской больнице весь диагностический процесс занимает минимальное время: мы работаем так, чтобы пациент с острой травмой получил исчерпывающую помощь в течение первых часов.
Осмотр травматологом-ортопедом
Врач оценивает механизм травмы, жалобы, анамнез. При осмотре фиксируются: деформация, отёк, гематома, болезненность при пальпации и осевой нагрузке, объём движений в смежных суставах. Обязательно проверяется состояние сосудов (пульс на артериях стопы) и нервов (чувствительность, двигательная функция).
Рентгенография
Основной метод первичной диагностики перелома. Выполняется минимум в двух проекциях — прямой и боковой. Позволяет установить факт перелома, определить его локализацию, характер и степень смещения.
Компьютерная томография (КТ)
Показана при всех внутрисуставных переломах, оскольчатых переломах, а также когда рентгеновских данных недостаточно для планирования операции. КТ даёт трёхмерную картину, позволяет точно оценить количество и расположение фрагментов, степень вдавления суставной поверхности. В Ильинской больнице КТ доступна круглосуточно.
МРТ
Незаменима для оценки состояния мягких тканей: связок, менисков, хряща, а также для диагностики стресс-переломов на самых ранних стадиях — когда на рентгене изменений ещё нет, а МРТ уже выявляет костный отёк и начальную линию перелома. В Ильинской больнице выполняется МРТ на современных высокопольных аппаратах.
УЗИ сосудов
При подозрении на сосудистые повреждения выполняется дуплексное сканирование артерий и вен голени. Позволяет быстро исключить или подтвердить нарушение кровоснабжения.
Лабораторная диагностика
При планировании операции, при открытых переломах и у пациентов с сопутствующими заболеваниями выполняется стандартный набор анализов: общий анализ крови, биохимия, коагулограмма, группа крови.
ЭОП в операционной
При хирургическом лечении в операционной используется ЭОП — рентгеноскопическая установка, которая в режиме реального времени позволяет контролировать положение фрагментов и имплантов во время операции. Это существенно повышает точность фиксации и снижает риск осложнений.
Тактика лечения: как принимают решение
После получения всей диагностической информации травматолог-ортопед принимает решение о тактике лечения. Это не механический выбор по алгоритму — это взвешенное клиническое решение, учитывающее множество факторов.
Факторы, определяющие выбор метода лечения
- Характер и тяжесть перелома. Смещение, оскольчатость, внутрисуставной характер, открытый тип перелома — всё это склоняет в сторону хирургического лечения.
- Локализация. Переломы диафиза без смещения нередко лечат консервативно. Внутрисуставные переломы со смещением — почти всегда оперативно, потому что даже небольшое смещение в восстановлении суставной поверхности ведёт к артрозу.
- Возраст и физическая активность пациента. Молодой спортсмен и пожилой человек с остеопорозом требуют разных подходов — как по показаниям к операции, так и по выбору импланта.
- Сопутствующие заболевания. Сахарный диабет, облитерирующий атеросклероз сосудов ног, тяжёлая сердечно-лёгочная недостаточность могут стать аргументом против операции или потребуют дополнительной подготовки.
- Состояние мягких тканей. Значительный отёк, «фликтены» (пузыри на коже), ссадины и раны в зоне планируемого разреза — повод отложить операцию на 5–10 дней до спадения отёка, используя временную внешнюю фиксацию.
- Желание и возможности пациента. Тактика обсуждается с пациентом: объясняются все варианты, их плюсы, минусы и сроки восстановления. Информированное согласие — обязательное условие.
Мультидисциплинарный подход
При сложных переломах, открытых повреждениях, патологических переломах к обсуждению привлекаются смежные специалисты: сосудистый хирург, нейрохирург. В Ильинской больнице консультации проводятся оперативно — в рамках одного стационара.
Консервативное лечение
Консервативное лечение — не «лечение второго сорта». При правильных показаниях оно обеспечивает отличный результат без рисков хирургического вмешательства.
Показания к консервативному лечению
- Переломы без смещения или с минимальным клинически незначимым смещением.
- Стресс-переломы (в большинстве случаев).
- Изолированные переломы малоберцовой кости без нестабильности в голеностопном суставе.
- Пациенты с высоким операционным риском (тяжёлые сопутствующие заболевания).
- Некоторые переломы у детей — с учётом способности детской кости к самостоятельной коррекции угловых деформаций в процессе роста.
Репозиция
Если смещение есть, но оно не достигает критических значений или укладывается в допустимые для консервативного лечения параметры, выполняется закрытая ручная репозиция — сопоставление фрагментов без хирургического разреза. Процедура проводится под местной или кратковременной общей анестезией. После репозиции – проводится обязательный рентген-контроль для оценки остаточной деформации.
Гипсовая иммобилизация
Традиционный метод. Гипсовый лонгет или циркулярная гипсовая повязка надёжно фиксирует конечность. Современные полимерные (пластиковые) бинты — более лёгкие, влагостойкие аналоги гипса — доступны в Ильинской больнице как альтернатива.- Срок иммобилизации — в среднем 6–8 недель для взрослых, 4–6 недель для детей. Определяется индивидуально, по данным рентген-контроля.
- В начале нагрузка на ногу запрещена или ограничена. По мере формирования костной мозоли нагрузку постепенно разрешают.
- Важно регулярно проходить рентген-контроль: первый выполняется через 1 неделю, далее с периодичностью 7–10 дней, до полного сращения перелома.
Ортез
Съёмный жёсткий или полужёсткий ортез — современная альтернатива гипсу при ряде переломов, прежде всего голеностопа. Преимущества: можно снимать при гигиенических процедурах, регулировать объём движений, наблюдать за состоянием кожи. Недостаток: требует высокой дисциплины пациента — самовольное снятие нарушает режим нагрузки.Хирургическое лечение
Хирургическое лечение переломов голени — это прецизионная работа, цель которой точно восстановить анатомию кости и создать условия для раннего функционального восстановления.
Показания к операции
Переломы со смещением, не поддающиеся закрытой репозиции или нестабильные переломы.- Внутрисуставные переломы со смещением суставной поверхности более 2 мм.
- Открытые переломы.
- Оскольчатые и сегментарные переломы.
- Переломы при сопутствующих сосудистых повреждениях.
- Патологические переломы.
- Переломы у пациентов с множественными травмами (политравма).
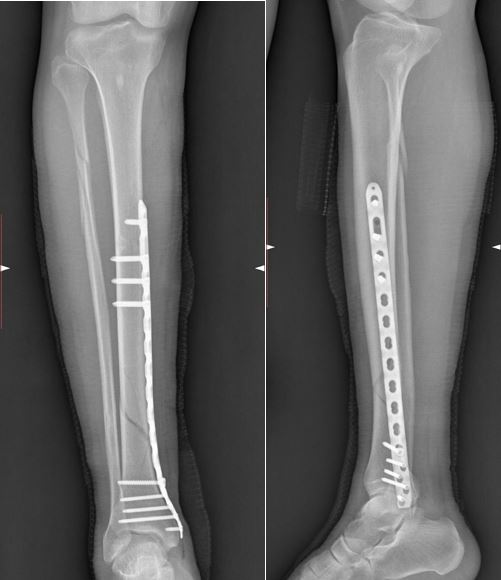
Интрамедуллярный остеосинтез (штифтование)
Золотой стандарт лечения переломов диафиза большеберцовой кости. В костно-мозговой канал большеберцовой кости вводится металлический штифт — стержень из медицинского сплава (чаще титан), который проходит через зону перелома и фиксируется блокирующими винтами выше и ниже перелома. Доступ минимальный — небольшой разрез у колена, основная работа выполняется через маленькие проколы под контролем ЭОП.
Преимущества: высокая механическая прочность, возможность ранней нагрузки, минимальная травматизация мягких тканей, низкий риск инфекции, хороший косметический результат.
Остеосинтез пластинами и винтами
Пластина — это металлическая конструкция, которая фиксируется к кости винтами вдоль её поверхности. Метод хорошо подходит для метаэпифизарных переломов (около суставов), внутрисуставных переломов, переломов мыщелков и дистального отдела (пилон, лодыжки). Современные анатомические предформованные пластины точно повторяют форму кости и обеспечивают стабильную фиксацию даже в сложных оскольчатых переломах.Минимально инвазивный остеосинтез пластиной (MIPO) позволяет устанавливать пластину через небольшие разрезы без обнажения зоны перелома — это сохраняет кровоснабжение фрагментов и ускоряет сращение.
Аппарат Илизарова и внешние фиксаторы
Аппарат Илизарова — система внешней фиксации, при которой кость удерживается спицами и стержнями, проведёнными через мягкие ткани и соединёнными внешними кольцами. Незаменим в следующих ситуациях:
- Открытые переломы с обширным загрязнением раны — внутренние импланты нельзя устанавливать в инфицированную зону.
- Переломы с дефектом кости — аппарат позволяет постепенно восстанавливать костную ткань методом дистракционного остеогенеза.
- Переломы с выраженным повреждением мягких тканей.
- Несросшиеся переломы и ложные суставы.
- Переломы с укорочением конечности, требующие удлинения.
Обезболивание
Операции на голени выполняют под спинальной (регионарной) анестезией — пациент не чувствует нижнюю половину тела, но остаётся в сознании или в лёгкой медикаментозной седации. При наличии противопоказаний используется общая анестезия — решение о виде анестезии принимает анестезиолог после осмотра.
Послеоперационный период
В первые сутки после операции назначают антикоагулянтную терапию (для профилактики тромбозов), антибиотикопрофилактику. Уже на 1-е сутки начинается лечебная физкультура — движения в суставах. Сроки разрешения нагрузки определяются хирургом индивидуально, в зависимости от типа перелома и метода фиксации, но большинство наших пациентов возвращаются к ходьбе, хоть и при помощи поддержки костылями, — в первые сутки.
Реабилитация и сроки восстановления
Операция или гипс — это только первый шаг. Полное восстановление — это результат грамотной и последовательной реабилитации. В Ильинской больнице реабилитация начинается ещё в стационаре и продолжается в амбулаторном режиме.
Острый период
Цель — уменьшить боль и отёк, сохранить мышечный тонус, предотвратить осложнения, связанные с вынужденной гиподинамией. Инструменты: ЛФК в положении лёжа (активные движения в здоровых суставах, изометрические напряжения мышц бедра и ягодиц), позиционирование с возвышением конечности, лимфодренажный массаж здоровых областей, дыхательная гимнастика. В большинстве случаев в этот же период начинается дозированная осевая нагрузка на поврежденный сегмент.
Ранний восстановительный период
Цель — восстановить объём движений в суставах, начать осевую нагрузку. Инструменты: ЛФК с постепенным переходом к нагрузке с костылями, разработка голеностопного и коленного суставов, физиотерапия (магнитотерапия, электростимуляция мышц).
Поздний восстановительный период
Цель — полное восстановление силы, координации, ходьбы. Инструменты: силовые упражнения на тренажёрах, проприоцептивные тренировки на нестабильных платформах, восстановление паттерна ходьбы, для спортсменов — постепенный возврат к специфическим тренировкам.
Ориентировочные сроки консолидации и восстановления
- Закрытые переломы срастаются около 6–8 недель.
- Срастание открытого или оскольчатого перелома занимает дольше времени, и в ряде случаев процесс длится до 6–8 месяцев.
Важно: эти сроки — ориентировочные. Реальный темп восстановления зависит от характера перелома, возраста, сопутствующих заболеваний, качества питания и исполнения рекомендаций врача.
Риски и как мы их снижаем
Любое повреждение и любое лечение сопряжены с рисками. В Ильинской больнице мы не замалчиваем риски — мы работаем над их предотвращением.
Инфекция (остеомиелит)
Актуальна прежде всего при открытых переломах и после операций. Профилактика: антибиотикопрофилактика, щадящее обращение с мягкими тканями, строгое соблюдение асептики в операционной.
Компартмент-синдром
Опасное осложнение острого периода: нарастающее давление в фасциальных футлярах нарушает кровоснабжение мышц и нервов. Без лечения в течение нескольких часов — необратимые повреждения, грозящие потерей конечности.
Наши меры: настороженность в отношении нарастающей боли, не соответствующей травме; при необходимости — немедленная фасциотомия (рассечение фасций).
Тромбоз глубоких вен (ТГВ) и тромбоэмболия
Период иммобилизации и ранний период после травмы — время повышенного риска тромбоза. Профилактика: ранняя активизация, антикоагулянтная терапия (низкомолекулярные гепарины, затем таблетированные препараты), компрессионный трикотаж, ЛФК.
Неправильное сращение (mal-union)
Перелом срастается, но с остаточной деформацией: угловое отклонение, ротация, укорочение. Следствие — нарушение биомеханики, боли, хромота. Профилактика: точная репозиция, регулярный рентген-контроль в динамике. При уже имеющейся деформации на помощь приходит хирургическое лечение — корригирующая остеотомия.
Маршрут пациента в Ильинской больнице
Мы выстроили процесс так, чтобы от момента поступления до выписки всё было понятно, быстро и без лишней бюрократии.
Шаг 1. Обращение и приём
Круглосуточное отделение экстренной помощи и травматологическая служба готовы оказать весь необходимый объем помощи пациентам 24/7. Первичный осмотр дежурного травматолога — в течение нескольких минут после поступления.
Шаг 2. Диагностика
Рентгенография выполняется сразу, при необходимости КТ и МРТ – в кратчайшие сроки. Все исследования проводятся на базе больницы, результаты доступны врачу немедленно.
Шаг 3. Принятие решения и информирование
Травматолог объясняет пациенту (и его близким, если пациент не в состоянии общаться) характер травмы, предложенную тактику, альтернативы, ожидаемые сроки.
Шаг 4. Лечение
Консервативное лечение начинается сразу после осмотра.
Операция по экстренным показаниям — в течение нескольких часов, в плановом порядке — на следующий день или после спадения отёка.
Шаг 5. Стационарное наблюдение
Средний срок госпитализации при хирургическом лечении — 1–2 дня. В этот период ведётся наблюдение, обезболивание, начало реабилитации, перевязки.
Шаг 6. Выписка и план наблюдения
При выписке пациент получает подробные письменные рекомендации, режим нагрузки, список препаратов, даты контрольных визитов.
Шаг 7. Амбулаторное наблюдение и реабилитация
Контрольные осмотры и рентген-контроль — через 1, 3, 6 недель и 3 месяца (и далее по показаниям). Реабилитация — в нашем реабилитационном подразделении или по месту жительства с нашими рекомендациями.
Наши возможности
Наши врачи
За плечами нашей команды травматологов-ортопедов — тысячи операций, которые помогли людям вернуть радость и свободу движения. Наши хирурги специализируются на всём спектре переломов голени: от стресс-переломов у профессиональных спортсменов до сложных оскольчатых и открытых переломов при высокоэнергетических травмах.
Мы придерживаемся принципа непрерывного профессионального развития: регулярно участвуем в международных конгрессах и мастер-классах, используем актуальные международные протоколы (AO Foundation). Каждый пациент обсуждается с коллегами — коллегиальность в сложных случаях является нормой, а не исключением.
Оборудование
Ильинская больница располагает современной диагностической и операционной базой:
- МРТ высокого разрешения. Позволяет диагностировать стресс-переломы, повреждения связок, хрящей на ранних стадиях.
- Мультиспиральный компьютерный томограф (МСКТ) с возможностью 3D-реконструкции — незаменим при планировании операций на сложных переломах. Работает в режиме 24/7.
- Цифровая рентгенография — мгновенный результат, минимальная доза облучения.
- Электронно-оптический преобразователь (ЭОП) в операционной — интраоперационный рентгеновский контроль в реальном времени для высокоточной установки имплантов.
- Полный набор имплантов для остеосинтеза ведущих мировых производителей: блокируемые интрамедуллярные штифты, анатомические пластины, аппараты внешней фиксации.
- Современный реабилитационный зал с тренажёрами, аппаратами механотерапии, физиотерапевтическими установками.
Часто задаваемые вопросы
Когда можно обойтись без операции?
Без операции можно обойтись при переломах без значимого смещения, при стресс-переломах и изолированных переломах малоберцовой кости без нестабильности голеностопа. Ключевой критерий — стабильность перелома: если фрагменты удерживаются в правильном положении и не стремятся сместиться при функциональной нагрузке, консервативное лечение даёт хороший результат. Решение принимается после рентгена, а нередко и КТ — только на основании снимков, не по симптомам.Через сколько срастается кость и когда можно нагружать?
Костная мозоль формируется в среднем за 6–12 недель, «зрелое» сращение — за 3–5 месяцев. Нагружать ногу можно значительно раньше полного сращения: при стабильной фиксации штифтом — дозированную нагрузку разрешают через 4–6 недель, при консервативном лечении — через 6–8 недель. Точные сроки устанавливает врач по результатам контрольного рентгена. Самостоятельно «пробовать ногу» до разрешения врача — риск вторичного смещения.Чем гипс отличается от ортеза и когда что выбирать?
Гипс (или полимерный аналог) — жёсткая несъёмная фиксация, более надёжная, не требующая участия пациента в поддержании режима. Ортез — съёмная конструкция, удобнее в быту, позволяет проводить гигиенические процедуры и физиотерапию, но требует строгого соблюдения режима ношения. Ортез предпочтителен при переломах лодыжки и дистального отдела голени без значимого смещения. При нестабильных переломах и у пациентов, склонных «забывать» надевать ортез, гипс надёжнее.Открытый перелом: в какие сроки нужна операция и зачем антибиотики?
Открытый перелом — экстренная ситуация. Классический стандарт — операция в течение часов с момента травмы (первичная хирургическая обработка раны, стабилизация перелома). Современные данные позволяют расширить «окно» до 12–24 часов при условии немедленного начала антибиотикотерапии, однако промедление всегда увеличивает риск инфекции. Антибиотики при открытом переломе — это не лечение, а профилактика остеомиелита: рана загрязнена, и бактерии присутствуют в ней с момента травмы.Что такое остеосинтез и какие бывают фиксаторы?
Остеосинтез — это хирургическое соединение костных фрагментов с помощью металлических конструкций (имплантов). Основные виды: интрамедуллярный штифт (стержень внутри костно-мозгового канала), пластина с винтами (крепится к поверхности кости), аппарат внешней фиксации (спицы или стержни, проведённые через кость и соединённые снаружи). Все импланты изготовлены из медицинских сплавов — титана или нержавеющей стали — и биосовместимы.Стресс-перелом: когда можно вернуться к бегу?
Стресс-перелом большеберцовой кости требует полного исключения ударной нагрузки на 6–10 недель. Возврат к бегу — постепенный, через этапы: сначала ходьба в полном объёме без боли, затем беговые интервалы с нарастанием дистанции по протоколу. Торопливость — главная ошибка: именно она приводит к повторному перелому. Параллельно необходимо устранить причину: дефицит витамина D, неправильную биомеханику бега, резкое увеличение тренировочного объёма.Перелом со смещением — всегда ли оперировать?
Нет, не всегда. Критерии допустимого смещения разработаны для каждой локализации. Например, при переломе диафиза большеберцовой кости допустимо угловое смещение до 5 градусов, укорочение до 1 см, ротация до 10 градусов — при соблюдении этих критериев возможно консервативное лечение. Внутрисуставные переломы более критичны: смещение суставной поверхности более 2 мм — почти всегда показание к операции.
Список источников
- AO Foundation Surgery Reference — Tibial shaft fractures. aofoundation.org (актуальная редакция).
- Клинические рекомендации «Переломы костей голени». Министерство здравоохранения Российской Федерации (актуальная редакция).
- Клинические рекомендации по профилактике, диагностике и лечению остеопороза. Российская ассоциация по остеопорозу.




 Галкин Геннадий Сергеевич
Галкин Геннадий Сергеевич