Дисплазия шейки матки
Предрак шейки матки, известный как дисплазия, представляет собой состояние, при котором клетки эпителия этой области претерпевают изменения. Степень этих изменений может варьироваться от легкой (низкой степени дисплазии) до тяжелой (высокой степени CIN II и CIN III), которая способна перейти в рак шейки матки.
Выявление диспластических изменений осуществляется с помощью цитологического анализа (ПАП-теста), биопсии и кольпоскопии (осмотр шейки матки с использованием увеличительного устройства). Важность определения степени дисплазии обусловлена вероятностью её превращения в злокачественное новообразование. Легкая форма дисплазии иногда исчезает сама по себе, однако требует наблюдения. Тяжелая же форма нуждается в активном лечении для предупреждения развития рака. Раннее обнаружение и терапия дисплазии существенно уменьшают вероятность развития рака шейки матки.
Насколько серьезна дисплазия шейки матки?
Услышав слово "предраковый", многие могут испытывать страх и тревогу. Однако важно понимать, что наличие дисплазии шейки матки не означает неизбежное развитие рака. У большинства людей с этим диагнозом рак не возникает. Дисплазия лишь указывает на возможность образования раковой опухоли в будущем, предоставляя врачам дополнительное время для проведения необходимых исследований и выбора подходящего метода лечения. Даже если рак развивается, современные методы диагностики и терапии позволяют успешно бороться с ним, обеспечивая высокие шансы на полное выздоровление.
Какие бывают виды дисплазии шейки матки?
Ранее врачи делили дисплазии на легкую, умеренную и тяжелую формы, где степень определялась вероятностью перехода аномальных клеток в раковые. В настоящее время врачи-гинекологи используют классификацию CIN (цервикальная интраэпителиальная неоплазия), которая учитывает глубину поражения эпителия шейки матки аномальными клетками.
- CIN 1 (легкая дисплазия) затрагивает около одной трети толщины эпителия. Такие случаи редко перерастают в рак и часто проходят сами по себе.
- CIN 2 (умеренная дисплазия) включает аномальные клетки, поражающие от одной трети до двух третей эпителия. Эти случаи имеют средний риск превращения в раковую опухоль и могут потребовать наблюдения или лечения.
- CIN 3 (тяжелая дисплазия) характеризуется аномальными клетками, которые поражают более двух третей толщины эпителия. Это наиболее опасный вид дисплазии, который обычно требует активного лечения для предотвращения развития рака.
Важно отметить, что любую форму дисплазии важно контролировать с врачом-гинекологом, так как только специалист может определить необходимость и объем лечения в каждом конкретном случае.
В последней классификации можно встретить деление дисплазии на LSIL, что соответствует легкой дисплазии (CIN I) и HSIL - понятием, объединяющим умеренную и тяжелую дисплазию (CIN II и CIN III).
Причины возникновения дисплазии
Основной причиной развития дисплазии шейки матки является вирус папилломы человека (ВПЧ). Существует более 400 штаммов ВПЧ, некоторые из которых, такие как ВПЧ-16 и ВПЧ-18, с большей вероятностью вызывают дисплазию шейки матки. Инфекция ВПЧ передается половым путем и может долгое время находиться в организме в скрытой форме, не вызывая симптомы. Во многих случаях иммунная система человека избавляется от вируса самостоятельно. В редких случаях со временем образуются аномальные клетки, что приводит к дисплазии шейки матки.
Более 75% сексуально активных женщин бывают инфицированы ВПЧ в какой-то момент своей жизни. Около 50% случаев заражения ВПЧ происходит в возрасте от 15 до 25 лет.
Факторы, увеличивающие риск развития дисплазии:
- Раннее начало половой жизни
- Частая смена половых партнеров
- Ослабленный иммунитет
- Курение
- Наличие других инфекций, передающихся половым путем
Диагностика дисплазии шейки матки
Диагностика дисплазии шейки матки начинается с регулярных гинекологических осмотров, включающих ПАП-тест (мазок на цитологию). Этот тест позволяет выявить изменения в клетках шейки матки. Желательно комбинировать мазок с тестом на ВПЧ.
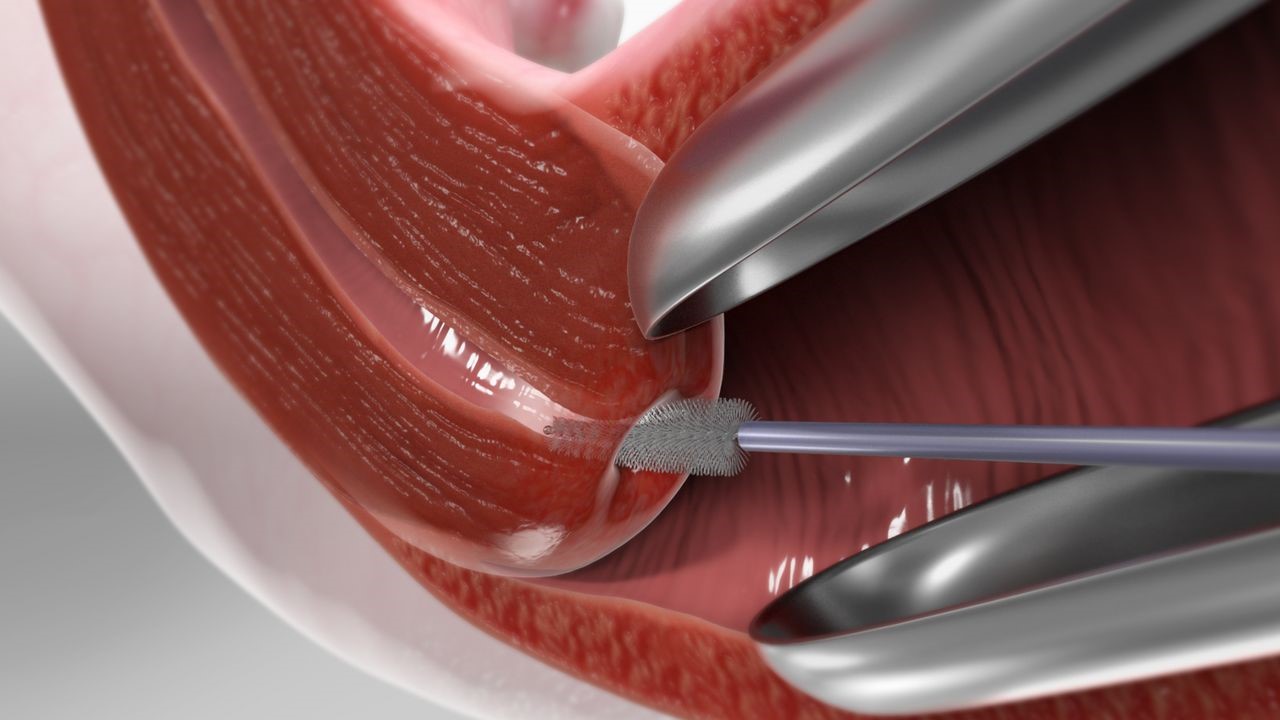
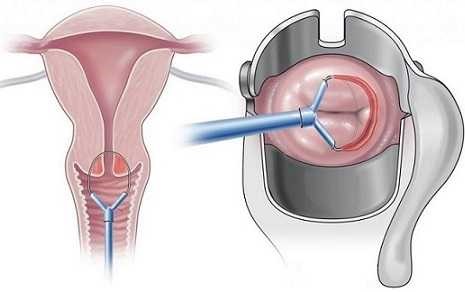
Если ПАП-тест показывает аномальные изменения клеток, может быть назначена кольпоскопия — процедура, при которой врач осматривает шейку матки под увеличением с помощью специального прибора — кольпоскопа. Врач также может взять небольшой образец ткани (биопсия), чтобы определить степень дисплазии.
Что означают различные результаты цитологии (ASCUS, AGC, ASC-H, LSIL, HSIL)
Результаты ПАП-теста могут быть разнообразными. Вот что означают основные формулировки результатов:
- ASCUS (Atypical Squamous Cells of Undetermined Significance) — атипичные клетки плоского эпителия неопределенного значения. Этот результат указывает на наличие некоторых клеточных изменений, но они могут быть вызваны как воспалением, так и предраковыми процессами.
- AGC (Atypical Glandular Cells) — атипичные клетки железистого эпителия. Этот результат может свидетельствовать о предраковых или злокачественных изменениях в клетках эндометрия (внутренний слой матки) или канала шейки матки.
- ASC-H (Atypical Squamous Cells, cannot exclude HSIL) — атипичные клетки плоского эпителия, с подозрением на HSIL. Это означает, что изменения клеток вызывают подозрения на дисплазию высокой степени.
- LSIL (Low-Grade Squamous Intraepithelial Lesion) — дисплазия низкой степени или CIN I.
- HSIL (High-Grade Squamous Intraepithelial Lesion) — дисплазия высокой степени или CIN II, CIN III.
Что делать если выявили дисплазию?
Тактика определяется врачом в каждом случае индивидуально. Ниже представлены основные принципы наблюдения за шейкой матки в зависимости от возраста и результатов цитологии и\или ВПЧ.
- 21-29 лет
Цитология/жидкостная цитология (цитологическое исследование шейки матки) 1 раз в 3 года.
Цитологическое исследование шейки матки (ПАП-тест)
При наличии аномалий в мазках от ASCUS и более показано ВПЧ-тестирование.
При наличии ASCUS и ВПЧ-тест (-) – повторное ко-тестирование через 3 года; ВПЧ-тест (+) – кольпоскопия с биопсией шейки матки.
- 30-65 лет
Предпочтительный вариант – ко-тестирование (цитология/жидкостная цитология и ВПЧ тест)
Цитологическое исследование шейки матки (ПАП-тест)
Цитологическое исследование шейки матки (ПАП-тест) = ASCUS и ВПЧ (-) – повторное ко-тестирование через 3 года.
Цитологическое исследование шейки матки (ПАП-тест)
ВПЧ (+) или цитологическое исследование шейки матки (ПАП-тест) ≥ ASCUS – кольпоскопия и биопсия шейки матки.
Цитологическое исследование шейки матки (ПАП-тест)> ASCUS или Цитологическое исследование шейки матки (ПАП-тест) = ASCUS и ВПЧ (+) – кольпоскопия и биопсия шейки матки.
- HSIL и ВПЧ (+/-) старше 25 лет – кольпоскопия и петлевая эксцизия или конизация.
- HSIL и ВПЧ (+/-) младше 25 лет – кольпоскопия и биопсия шейки матки.
Как лечить дисплазию шейки матки?
Лечение зависит от различных факторов, включая тяжесть дисплазии, возраст, состояние здоровья и предпочтения в лечении. Процедуры лечения могут повлиять на будущие беременности. Поговорите со своим лечащим врачом о доступных вам методах лечения, если вы беременны или планируете забеременеть в будущем.
Мониторинг аномальных клеток
При дисплазии шейки матки низкой степени, классифицируемой как CIN 1, вам, скорее всего, не понадобится лечение. В большинстве случаев это состояние проходит само по себе. Только около 1% случаев прогрессирует до рака шейки матки. Ваш лечащий врач может выбрать консервативный подход, который требует периодических мазков на онкоцитологию для отслеживания любых изменений в аномальных клетках. Рекомендовано динамическое наблюдение при LSIL c использованием цитологического исследования шейки матки 1 раз в 6 месяцев в течение 18-24 месяцев для раннего выявления рецидива заболевания.
ВНИМАНИЕ! Любое медикаментозное лечение с применением свечей, антибиотиков или препаратов для стимуляции иммунитета является необоснованным и не должно использоваться.
Удаление или уничтожение аномальных клеток
Если у вас более тяжелая дисплазия шейки матки (CIN II или CIN III), ваш лечащий врач может предложить операцию для предотвращения развития рака шейки матки.
Эти процедуры могут включать:
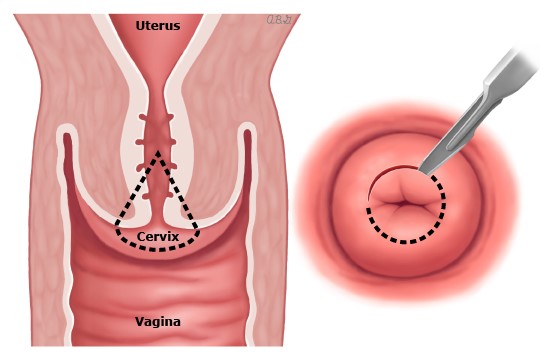
- Конизацию шейки матки или петлевую эксцизию, что подразумевает использование петли или электрода в виде паруса с электрическим током для удаления пораженной ткани. Для удаления фрагмента шейки матки врач может использовать различные виды энергий (электричество, радиоволновая энергия).
Ножевая конизация подразумевает проведение операции скальпелем. В последнее время этот метод применяют все реже, так как он имеет более высокий риск осложнений по сравнению, например, с радиоволновой хирургией.
Удаление аномальных клеток излечивает дисплазию шейки матки примерно в 90% случаев.
Наблюдение после лечения (как часто и какие анализы нужно сдавать)
После лечения дисплазии важно регулярное наблюдение, чтобы убедиться, что атипичные клетки не возвращаются. Пациенткам, перенесшим лечение дисплазии, обычно рекомендуют выполнить первый co-test (цитологическое исследование и ВПЧ – тестирование) через 3 месяца после хирургического лечения, затем каждые 6 месяцев в течение 2 лет, затем ежегодно в течение 20 лет.
Дисплазия шейки матки во время беременности
Дисплазия шейки матки может быть диагностирована и во время беременности. Важно отметить, что наличие дисплазии не влияет на течение беременности и роды. В большинстве случаев лечение откладывается до послеродового периода.
Какие вопросы следует задать врачу?
- Нужно ли мне делать прививку от ВПЧ?
- Насколько дисплазия шейки матки в моём случае?
- Отношусь ли я к группе высокого риска по развитию рака шейки матки?
- Какие типы тестов мне следует проходить для контроля моего состояния? Как часто мне следует их проходить?
- Как разные варианты лечения дисплазии шейки матки влияют на мои шансы забеременеть в будущем и какие могут быть осложнения от данной процедуры?
Список источников
- https://cr.minzdrav.gov.ru/schema/597_1
- https://www.cancer.gov/types/cervical/screening
- https://www.acog.org/clinical/clinical-guidance/practice-advisory/articles/2021/04/updated-cervical-cancer-screening-guidelines
- Bosch X, Harper D. Prevention strategies of cervical cancer in the HPV vaccine era.(https://pubmed.ncbi.nlm.nih.gov/16919714/) Gynecol Oncol. 2006;103(1):21-24. Accessed 1/31/2022.
- Demarco M, Egemen D, Raine-Bennett TR, et al. A study of partial human papillomavirus genotyping in support of the 2019 ASCCP risk-based management consensus guidelines.(https://pubmed.ncbi.nlm.nih.gov/32243309/) J Low Genit Tract Dis. 2020;24(2):144-147. Accessed 1/31/2022.
- Dunne EF, Unger ER, Sternberg M, et al. Prevalence of HPV infection among females in the United States. (https://pubmed.ncbi.nlm.nih.gov/17327523/)JAMA. 2007;297(8):813-819. Accessed 1/31/2022.
- Lichter K, Krause D, Xu J, et al. Adjuvant human papillomavirus vaccine to reduce recurrent cervical dysplasia in unvaccinated women: a systematic review and meta-analysis(https://pubmed.ncbi.nlm.nih.gov/32282601/) [published correction appears in Obstet Gynecol. 2020 Jun;135(6):1489]. Obstet Gynecol. 2020;135(5):1070-1083. Accessed 1/31/2022.
- Workowski KA, Bachmann LH, Chan PA, et al. Sexually transmitted infections treatment guidelines, 2021. (https://pubmed.ncbi.nlm.nih.gov/34292926/)MMWR Recomm Rep. 2021;70(4):1-187. Accessed 1/31/2022.




 Ильин Антон Алексеевич
Ильин Антон Алексеевич