Нейромышечные сколиозы и спинальная мышечная атрофия (СМА)
Спинальная мышечная атрофия - разнородная группа наследственных заболеваний, протекающих с поражением
двигательных нейронов передних рогов спинного мозга. Для спинальных мышечных атрофий характерно нарушение работы мускулатуры: у
больных исчезает или снижается сила движений, нарушаются основные функции
организма: ходьба, удержание головы, глотание, дыхание.
Это сложная, тяжелая группа пациентов, которые требуют постоянной медицинской поддержки и лечения. При этом важно, что умственное, ментальное развитие у данных пациентов совершенно не страдает: они развиваются, учатся, очень часто они очень талантливы, но значительно ограничены в физическом развитии.
У данной группы пациентов развиваются множественные деформации опорно-двигательного аппарата: контрактуры (ограничение движений и неподвижность в вынужденном, иногда очень вычурном положении) суставов, деформации позвоночника. Значительное искривление позвоночника, со скручиванием позвонков – это и есть сколиоз. А сколиоз, возникший на фоне неврологических нарушений, в том числе у детей со СМА – это частный случай нейромышечного сколиоза.
Как правило, такие сколиозы возникают в раннем возрасте и отличаются прогрессированием (то есть увеличением искривления в процессе роста и развития ребенка) и ригидностью (то есть эти деформации очень сложно исправить за счет положения, вытяжения, корсетирования).
Получается, что у детей с нейромышечными заболеваниями, в том числе, с разными формами СМА, очень часто есть тяжелые и сложные, прогрессирующие деформации позвоночника, которые значительно затрудняют жизнь таких пациентов.
Проблема в том, что пациентам не только очень сложно проводить какое-то лечение для исправления деформации, но и очень сложно обеспечить их безопасность на операционном столе и в послеоперационном периоде. У пациентов со СМА, в частности, высокие риски не начать дышать самостоятельно после операции и остаться зависимым от аппарата искусственной вентиляции легких на всю жизнь.
Кроме того, у таких пациентов важно контролировать не только функцию дыхания, но также сердечную деятельность, работу почек, кишечника и т.д.
Само хирургическое вмешательство у пациентов со СМА должно проводится под контролем функции периферических нервов и спинного мозга, т.к. высоки риски неврологических нарушений со стороны органов малого таза и нижних конечностей, оперативное вмешательство сопровождается большой кровопотерей и требует специального оборудования для интраоперационного возвращения крови, при проведении анестезии запрещено использование большой группы препаратов, т.к. есть риски, что ребенок не сможет самостоятельно дышать после операции, а также много другое.
Вопрос, который возникает очень часто: если риски операции столь высоки, какова польза для пациента? Ведь после операции ребенок не встанет на ноги (причина лежит в основном заболевании, а не в сколиозе), вряд ли сильно улучшится функция дыхания (хотя это происходит). Что поменяется для ребенка, зачем такие риски?
Именно эти вопросы, риски оперативного лечения, риски осложнений – основная причина, по которой данным пациентам часто отказывают в оперативной коррекции.
Но давайте посмотрим на эту ситуацию со стороны пациента: есть тяжелое, болезненное искривление позвоночника, когда ребра с одной стороны упираются в кости таза; плечи и таз находятся под углом к другу и невозможно нормально лежать, невозможно нормально сидеть, невозможно нормально передвигаться даже в коляске; значительно усложняется уход и гигиенические манипуляции. А еще данная деформация продолжает ухудшаться с каждым годом, приводит к еще большему уменьшению объема грудной клетки, является фактором, дополнительно нарушающим дыхание, помимо основного заболевания; пациенты вынуждены носить постоянно корсеты, которые дополнительно ограничивают их и очень-очень-очень сложно переносятся пациентами. Из-за этих причин, несмотря на высокие риски, оперативное лечение очень показано данным пациентам, но оно может быть выполнено только в условиях стационара, который может обеспечить все мероприятия от предоперационной подготовки, интраоперационной безопасности до послеоперационного восстановления. И только от наличия всей совокупности возможностей будет зависеть успех или неуспех лечения.
Ильинская больница – крупный многопрофильный стационар, который может обеспечить полный комплекс пред-, интра- и послеоперационных мер, направленных на безопасность и восстановление пациента. В составе больницы постоянно работают неврологическая, педиатрическая, реанимационная, реабилитационная службы, служба боли и многие-многие другие.
Клинический пример
Пациентка К., 14 лет, впервые была консультирована травматологами-ортопедами Петровым М.А. и Млявых С.Г в декабре 2022 года. Тогда было принято решение о необходимости оперативной коррекции тяжелого нейромышечного сколиоза 4 степени на фоне спинальной мышечной атрофии 2 типа. Было расписано необходимое предоперационное обследование, которое должно было объективно оценить нарушения функции дыхания, степень остеопороза, степень неврологических нарушений, что было важным для планирования оперативного лечения.
В январе, после проведенного обследования, был собран консилиум, который состоял из педиатров, анестезиологов-реаниматологов, травматологов-ортопедов, с привлечением внешних специалистов в лице лечащих врачей, на котором были обсуждены все риски оперативного лечения, план операции, план до- и послеоперационного ведения. Проведение таких консилиумов для планирования – одна из важных особенностей Ильинской больницы, которая дает возможность оценить и предупредить риски еще до этапа госпитализации. Уже через неделю пациентка вместе с мамой была госпитализирована, и в день госпитализации были проведены необходимые дополнительные обследования.
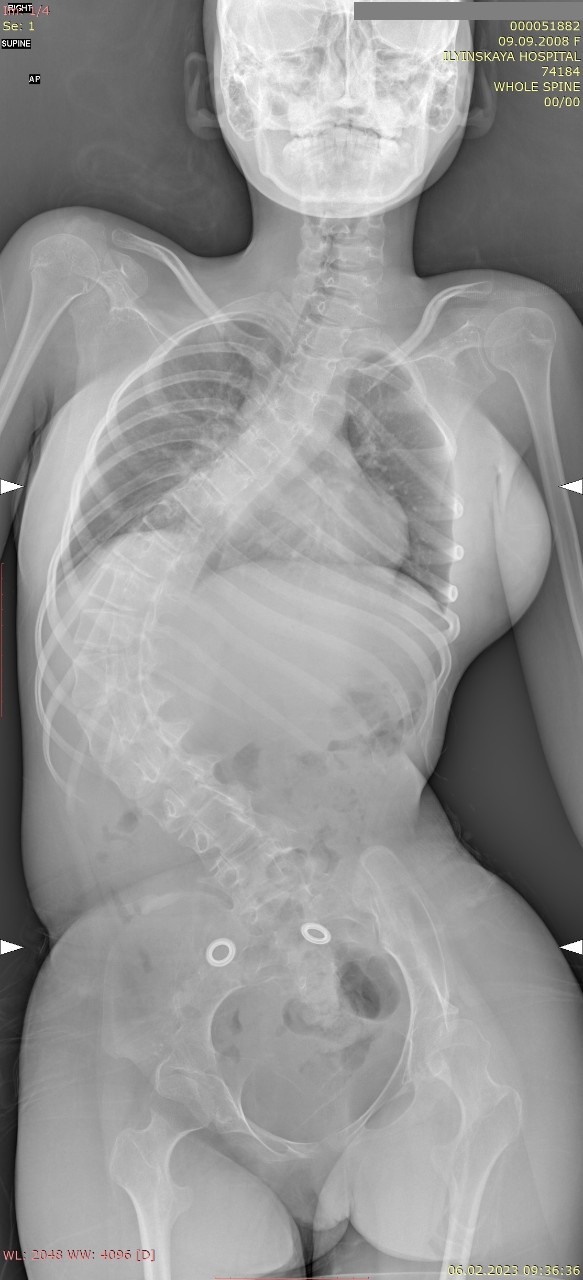
У пациентки был ригидный нейромышечный сколиоз 4 ст. Угол деформации составлял 90 град. (рис 1)
На следующий после госпитализации день было выполнено оперативное вмешательство: коррекция нейромышечного сколиоза, задняя транспедикулярная фиксация, остеотомии позвоночника по Мо и Понте, задний спондилодез. Операция выполнялась под постоянным нейромониторингом (то есть хирурги имели возможность оценивать состояние спинного мозга и нервов интраоперационно), с реинфузией крови (система, позволяющая вернуть пациенту кровь, теряемую во время операции). Операция длилась около 8 часов.
В послеоперационном периоде девочка была переведена на самостоятельное дыхание в течение часа и смогла дышать самостоятельно, без использования аппаратов искусственной вентиляции. Ребенок был переведен в отделение реанимации, где уже с первых часов рядом с ней находилась ее мама.
В течение 1,5 суток пациент находился в отделении реанимации, где проводилось переливание крови, постоянное обезболивание. Затем пациентка была переведена в стационарное отделение, где началось ее восстановительное лечение с участием педиатров, реабилитологов, неврологов и многих многих специалистов. Работа большой команды врачей, медицинских сестер, инструкторов позволила пациентке уже на 5 сутки пересесть на коляску и начать передвигаться по больнице.
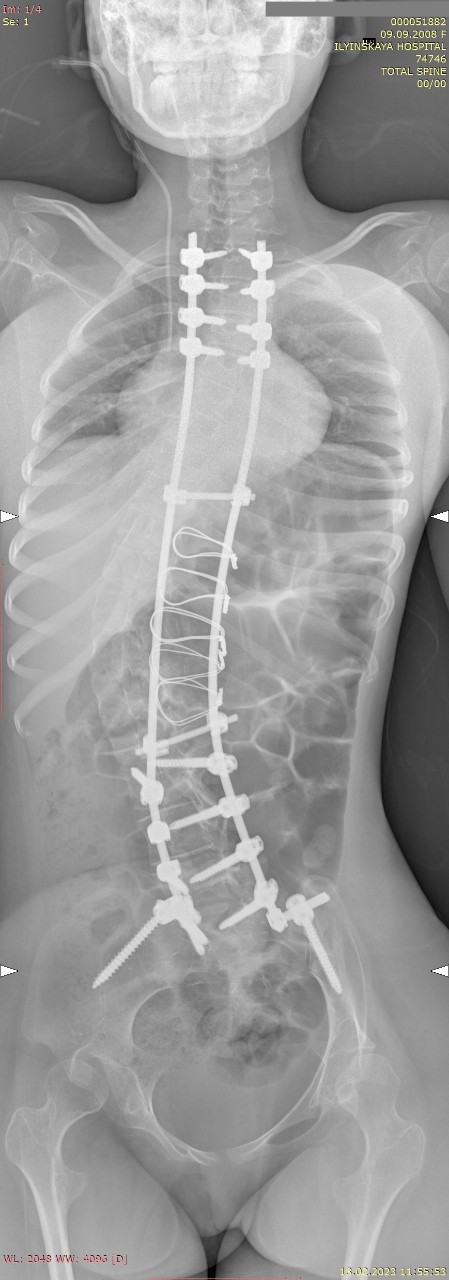
На контрольных рентгенограммах: коррекция сколиоза составила более 54%. (рис 2)
После операции у пациентки появилась талия, стали ровно располагаться плечи, ей стало комфортнее сидеть в коляске и лежать, исчезли жалобы на давление ребрами на таз. И ей больше не нужен корсет.
Девочка получала восстановительное лечение сразу после оперативного лечения и на 7 сутки самостоятельно передвигалась по больнице, и с удовольствием ела мороженое в кафе Ильинской больницы.
Пациентка была выписана на 10 сутки после операции. В скором времени она хочет исправить контрактуры нижних конечностей, которые очень мешают ей и не дают возможности хорошо сидеть и лежать. Но это уже следующая история.
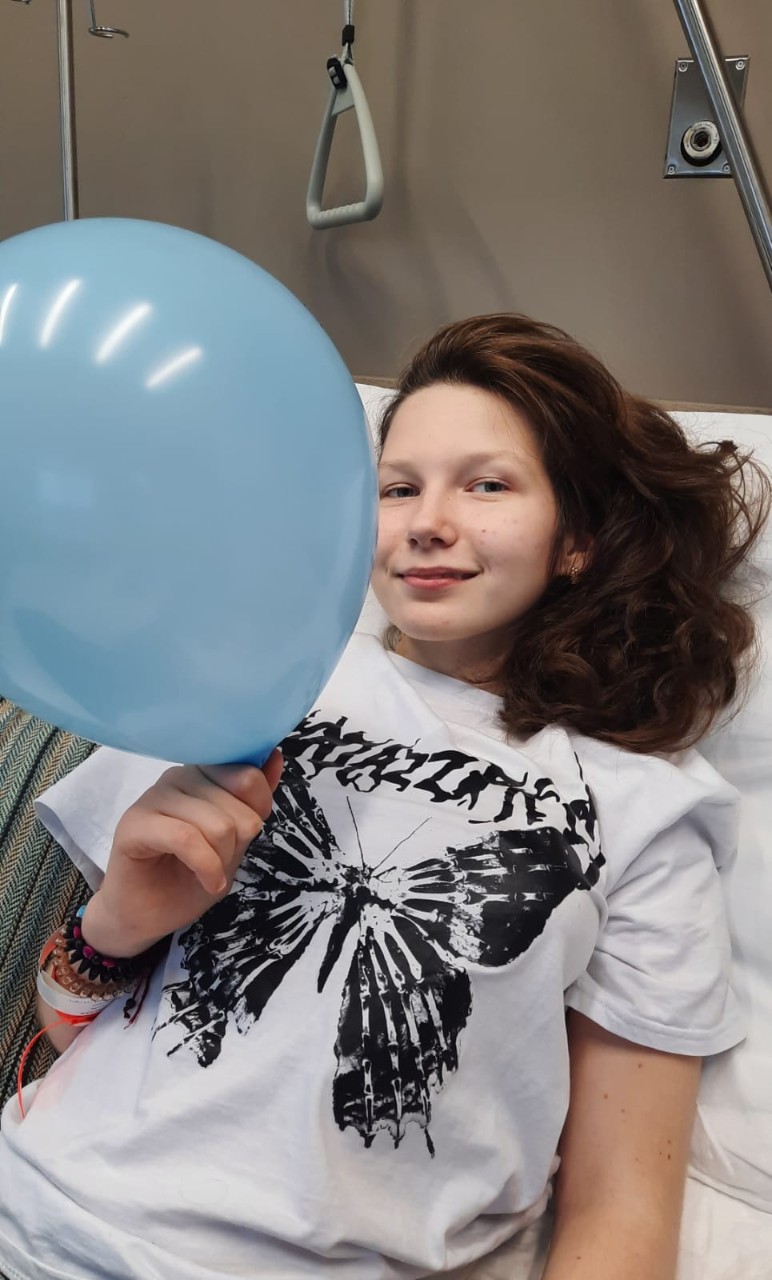
На фото пациентка, ее мама, которая находилась рядом с ней на протяжении всей госпитализации (от поступления, в реанимации и затем в периоде восстановления), и лишь маленькая толика специалистов, которые принимали участие в ее лечении: травматологи-ортопеды, анестезиолог, педиатр.
P.S. А еще в последний день госпитализации пациентка сама надула шарик… Специалисты поймут.