- Главная
- Направления
- Гинекология и онкогинекология
- Онкогинекология
- Рак шейки матки
Рак шейки матки
- 01
Определение сторожевых лимфоузлов, интраоперационная гистология
- 02
Сохранение яичников без риска прогрессирования рака
- 03
Перемещение яичников перед лучевой терапией, чтобы избежать преждевременного климакса
- 04
Большой опыт орагносберегающих операций, которые дают возможность впоследствии иметь детей
- 05
Возможность выполнения операции с помощью робота DaVinci
- 06
Ультрастадирование
Рак шейки матки является важнейшей социальной проблемой. Ежегодно в мире более 600 000 женщин заболевает раком шейки матки (8 место в мире среди всех онкологических заболеваний) и более 300 000 погибают от этой болезни (9 место среди всех онкологических заболеваний).
Для России этот показатель существенно ниже, но тоже очень высокий. Более 15 тысяч новых случаев ежегодно и более 5 тысяч смертей. Ситуация достаточно драматичная, и драматизм добавляет тот факт, что шейка матки является идеальным органом для скрининга.
Современная медицина располагает всеми возможностями для успешного лечения этого недуга, особенно на ранней стадии. Рак шейки матки в значительной мере можно предотвратить!
Рак шейки матки: почему мы проигрываем?
Что такое рак шейки матки
Рак шейки матки — злокачественная опухоль, которая может развиваться как из клеток наружной части шейки матки, так и из клеток цервикального канала.
Влагалищная часть шейки матки покрыта многослойным плоским эпителием. Из этих клеток развивается плоскоклеточный рак. Цервикальный канал покрыт цилиндрическим эпителием, из которого развивается аденокарцинома.
Плоскоклеточный рак встречается чаще, он более благоприятен, имеет более хорошие результаты в лечении, при прочих равных по сравнению с аденокарциномой, и встречается примерно в 80–85%, аденокарцинома — около 15–20% и имеет чуть лучшие результаты, но при этом также неплохо лечится, особенно на начальных стадиях.
Есть еще редкие виды рака, такие как нейроэндокринный, серозный, муцинозный и прочие, но они встречаются значительно реже.
Причина развития рака шейки матки
Большинство случаев (99%) РШМ вызваны вирусом папилломы человека (ВПЧ) – это главный фактор развития рака шейки матки. Длительная (более 2 лет)персистенция (нахождение в организме) ВПЧ является основным фактором прогрессирования неоплазий.
Вирусы папилломы человека высокого канцерогенного риска (ВПЧ ВКР): 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68, 73 и 82.
Вирус папилломы человека (ВПЧ) — самый частый вирус, передающийся половым путём. С ним контактирует 9 из 10 людей в течение жизни.
В 80% случаев у инфицированных ВПЧ спонтанно элиминируется — в среднем в течение 6-15 месяцев — без развития изменений шейки матки. А персистенция вируса считается причиной возникновения диспластических изменений шейки матки вплоть до рака.
ВПЧ распространяется при непосредственном контакте слизистых или кожи, в том числе при половом акте, оральном сексе, анальном сексе или любом другом контакте, затрагивающем область половых органов. Приблизительно 75-80% сексуально активных взрослых приобретут генитальную инфекцию ВПЧ в возрасте до 50 лет.
Дополнительные факторы риска развития рака шейки матки включают:
- курение сигарет,
- ослабленную иммунную систему (вызванную некоторыми заболеваниями, лекарствами или ВИЧ/СПИДом),
- раннее начало половой жизни,
- частая смена половых партнеров,
- отказ от барьерной контрацепции.
Курение, по некоторым данным, может увеличивать риск развития рака шейки матки до 50%.
Когда необходимо срочное обращение?
Любое подозрение на рак шейки матки требует незамедлительного обращения к гинекологу или онкогинекологу, так как успех лечения в значительной степени зависит от своевременного его начала.
Симптомы
Рак шейки матки часто длительное время протекает без симптомов. На ранних стадиях опухоль не нарушает работу органов малого таза, поэтому женщина чувствует себя здоровой. По этой причине заболевание нередко выявляется во время профилактических обследований, а не по жалобам.
По мере прогрессирования меняется структура тканей шейки матки, и они становятся более уязвимыми. На этом этапе могут появляться кровянистые выделения вне менструации — после полового контакта, гинекологического осмотра или уже после наступления менопаузы. Обычно они не бывают обильными, но их повторяемость имеет клиническое значение.
Возможны изменения влагалищных выделений: они становятся более обильными, водянистыми или слизистыми, иногда с примесью крови и неприятным запахом. Эти изменения связаны с нарушением нормальной структуры тканей и присоединением воспаления.
Боль для раннего рака шейки матки не характерна. Чаще она возникает при распространении процесса за пределы шейки матки и может ощущаться внизу живота, в пояснично-крестцовой области или при половом акте. Причина — вовлечение окружающих тканей и нервных структур.
При более распространённом заболевании симптомы могут быть связаны с нарушением работы соседних органов: мочевого пузыря, мочеточников и прямой кишки. Возможны расстройства мочеиспускания, запоры, примеси крови в моче и отёки ног из-за нарушения лимфатического оттока.
Важно помнить, что отсутствие симптомов не исключает рак шейки матки. Ранняя диагностика основана не на самочувствии, а на регулярном скрининге, который позволяет выявить заболевание до появления жалоб.
Скрининг и профилактика
Рак шейки матки — одно из немногих онкологических заболеваний, которое в большинстве случаев можно предупредить или выявить на доклинической стадии, то есть до появления симптомов. Это возможно благодаря понятному механизму развития болезни и наличию эффективных методов скрининга.
Что такое скрининг и зачем он нужен
Скрининг — это обследование здоровых женщин без жалоб, цель которого — выявить предраковые изменения или рак на самой ранней стадии. Он не заменяет визит к врачу при симптомах, но позволяет обнаружить проблему задолго до их появления.
Основные методы скрининга: цитологическое исследование (ПАП-тест) — оценивает состояние клеток шейки матки; ВПЧ-тестирование — выявляет наличие вируса папилломы человека высокого риска. Эти методы не ищут «рак как таковой», а выявляют изменения, которые могут к нему привести, и именно в этом их ключевая ценность.
Рекомендации по скринингу
Мы рекомендуем начинать обследование женщин с 21 года. Если девушка живёт половой жизнью в течение трёх лет до этого возраста, то можно начинать раньше (спустя три года).
21-29 лет – цитология/жидкостная цитология (цитологическое исследование микропрепарата шейки матки) 1 раз в 3 года.
30-65 лет – предпочтительный вариант – ко-тестирование (цитология/жидкостная цитология и ВПЧ-тест) 1 раз в 5 лет или жидкостная цитология 1 раз в 3 года.
После 65 лет скрининг может быть прекращен, если по результатам предыдущих анализов никаких проблем у женщины не было.
Вакцинация против ВПЧ
В основе большинства случаев рака шейки матки лежит персистирующая инфекция вируса папилломы человека (ВПЧ) высокого онкогенного риска. Само инфицирование происходит часто и обычно проходит незаметно, но при длительном сохранении вируса в клетках шейки матки могут формироваться предраковые изменения, а затем и злокачественная опухоль. Этот процесс занимает годы, что и делает профилактику реальной и эффективной.
Вакцинация против вируса папилломы человека — эффективный метод первичной профилактики рака шейки матки. Вакцины защищают от наиболее опасных типов ВПЧ, ответственных за большинство случаев заболевания.
Важно понимать: вакцинация не лечит уже существующую инфекцию; она максимально эффективна до начала половой жизни, но может быть полезна и позже; вакцина не отменяет необходимость скрининга, даже у привитых женщин.
Регулярный скрининг и вакцинация — это не формальность, а реальный способ снизить риск заболевания и сохранить здоровье, даже при полном отсутствии симптомов.
Диагностика
Диагноз рака шейки матки устанавливается только на основании результатов гистологического исследования ткани шейки матки. Для этого выполняется биопсия — забор небольшого фрагмента ткани с последующим изучением под микроскопом.
Нередко перед биопсией используется кольпоскопия — осмотр шейки матки под увеличением с применением специальных растворов. Этот метод позволяет врачу выявить участки ткани, которые отличаются от нормы, и выбрать наиболее информативное место для взятия биопсии.
Если рак подтверждён, следующим этапом становится стадирование — определение распространённости процесса. Для этого могут использоваться методы визуализации: МРТ, КТ, ПЭТ-КТ или УЗИ. Они помогают оценить, ограничена ли опухоль шейкой матки или затрагивает соседние ткани и лимфатические узлы.
Наиболее информативным методом считается магнитно-резонансная томография (МРТ) органов малого таза. МРТ позволяет детально оценить размеры опухоли, глубину её прорастания в ткани шейки матки, вовлечение параметриев (окружающих соединительнотканных структур), влагалища и соседних органов. Именно МРТ чаще всего используется для локального стадирования заболевания.
Для оценки состояния лимфатических узлов и возможного отдалённого распространения применяются компьютерная томография (КТ) или ПЭТ-КТ. Эти методы помогают выявить увеличенные или метаболически активные лимфоузлы в тазу и за его пределами, а также исключить отдалённые метастазы. ПЭТ-КТ обладает большей чувствительностью, но применяется по показаниям и не требуется всем пациенткам.
Ультразвуковое исследование (УЗИ) может использоваться на этапе первичной оценки, однако его возможности в определении стадии заболевания ограничены и во многом зависят от опыта специалиста. В международных рекомендациях УЗИ рассматривается как вспомогательный, а не основной метод стадирования.
Выбор конкретных методов визуализации всегда индивидуален и зависит от предполагаемой стадии заболевания, клинической картины и планируемого лечения.
Стадирование
После подтверждения диагноза следующим ключевым этапом становится стадирование — определение того, насколько широко распространилось заболевание. От стадии зависит выбор лечения и прогноз, поэтому её оценка проводится максимально тщательно и по единым международным правилам.
В настоящее время для рака шейки матки используется система стадирования FIGO, которая применяется во всём мире. Она основана на совокупности данных клинического осмотра, результатов биопсии и методов визуализации.
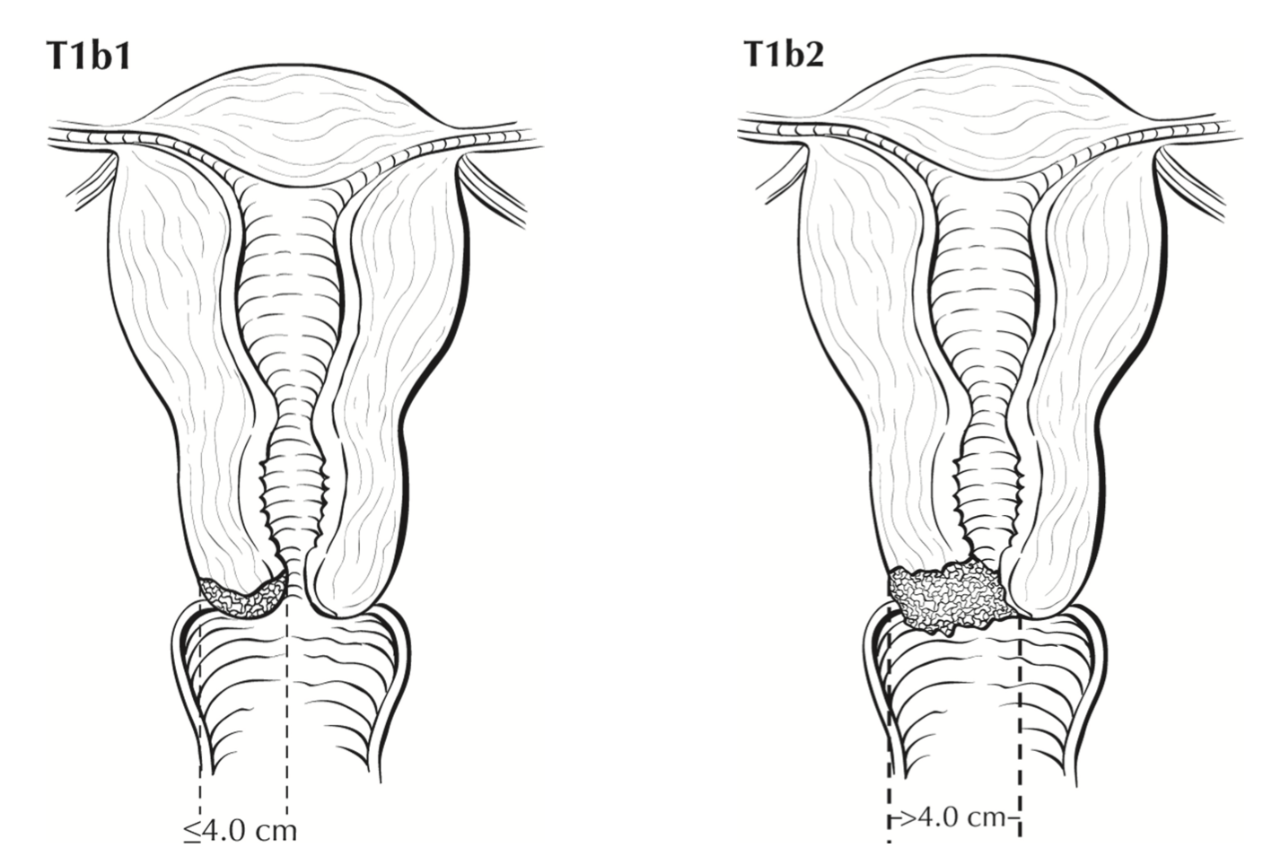
- I стадия означает, что опухоль ограничена шейкой матки. На этом этапе заболевание может протекать бессимптомно и нередко выявляется при обследовании. Внутри первой стадии выделяются подстадии, которые учитывают глубину инвазии и размеры опухоли, так как эти параметры напрямую влияют на выбор лечения.
- II стадия устанавливается, если опухоль выходит за пределы шейки матки, но не достигает стенок таза и нижней трети влагалища. В этом случае процесс может вовлекать окружающие ткани, однако остаётся локализованным в пределах малого таза.
- III стадия говорит о более выраженном распространении. Опухоль может достигать стенок таза, нижней трети влагалища или сопровождаться поражением регионарных лимфатических узлов. Именно включение лимфоузлов в систему стадирования стало важным шагом последних лет, поскольку это существенно влияет на тактику лечения.
- IV стадия соответствует распространённому заболеванию. На этом этапе опухоль прорастает соседние органы, такие как мочевой пузырь или прямая кишка, либо выявляются отдалённые метастазы за пределами малого таза.
Варианты лечения по стадиям
При раке шейки матки существует несколько вариантов лечения. Выбор того или иного варианта зависит от стадии рака, возраста пациентки, состояния здоровья и репродуктивных планов.
Хирургическое лечение рака шейки матки
Основной способ лечения на начальных стадиях (до IB3), когда опухоль не превышает размера 4 см — операция.
Почему важно хирургическое лечение на ранних стадиях?
Высокая вероятность излечения: на ранних стадиях рак ограничен шейкой матки, что делает операцию эффективным методом лечения с высокими шансами на полное выздоровление.
Меньшие объемы операции: на начальных стадиях хирургическое вмешательство может быть малотравматичным, что снижает риск осложнений и ускоряет восстановление.
Сохранение репродуктивной функции: в некоторых случаях безопасно и совершенно оправдано проведение органосохранных операций, если женщина заинтересована в последующей беременности.
Виды операций
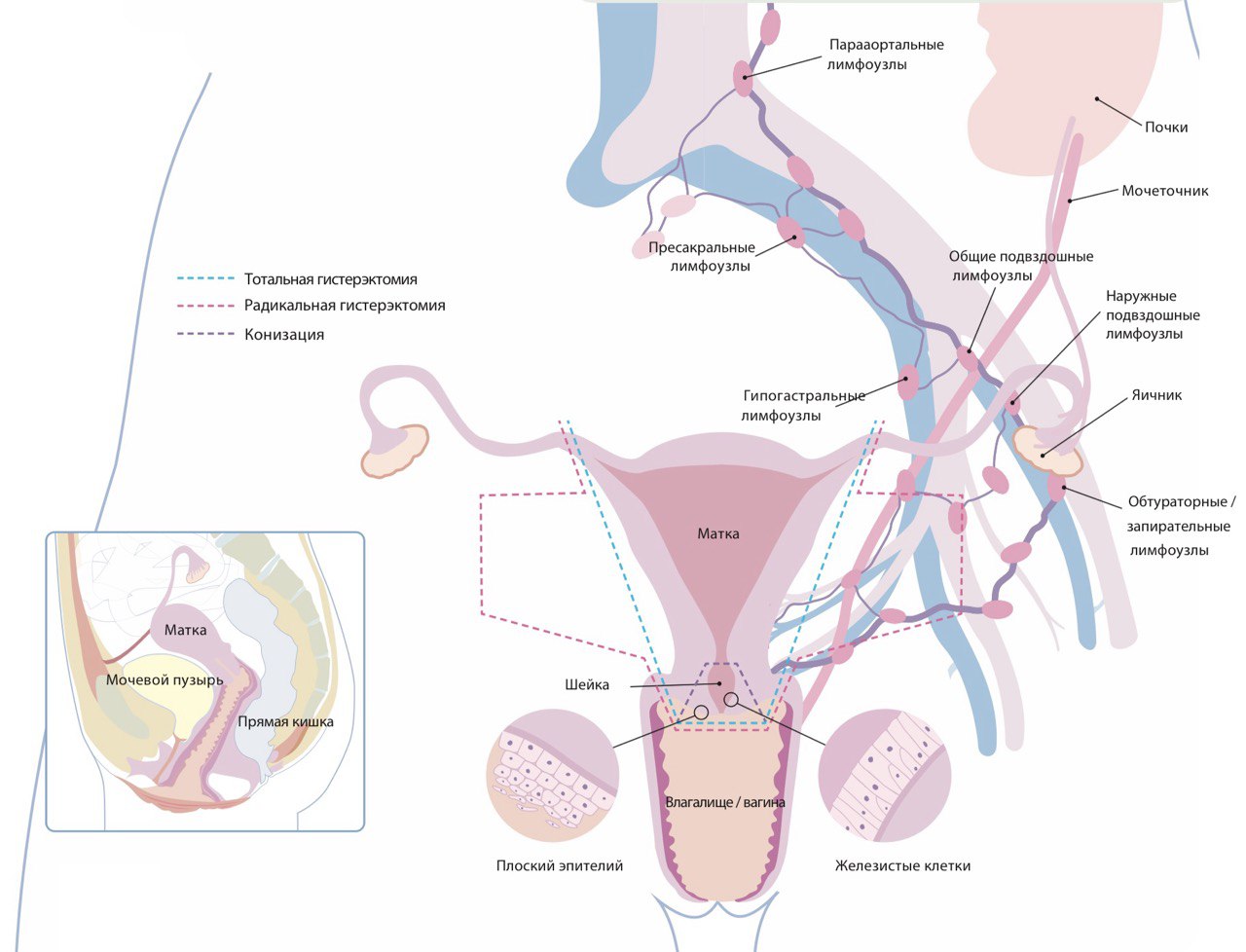
Конизация используется для удаления пораженной области шейки матки в виде конуса. Это может быть достаточно при небольших опухолях и позволяет сохранить матку. До IA2 стадии в молодом возрасте выполняется конизация (удаление небольшого конического фрагмента) шейки матки с выскабливанием цервикального канала.
Простая гистерэктомия — удаление матки вместе с шейкой. Этот метод может быть применен на ранних стадиях (до IB1 включительно), если рак не распространился за пределы шейки и имеет размер до 2 см. В настоящее время показания к этой операции расширяются, делая традиционные радикальные гистерэктомии все более редкими операциями.
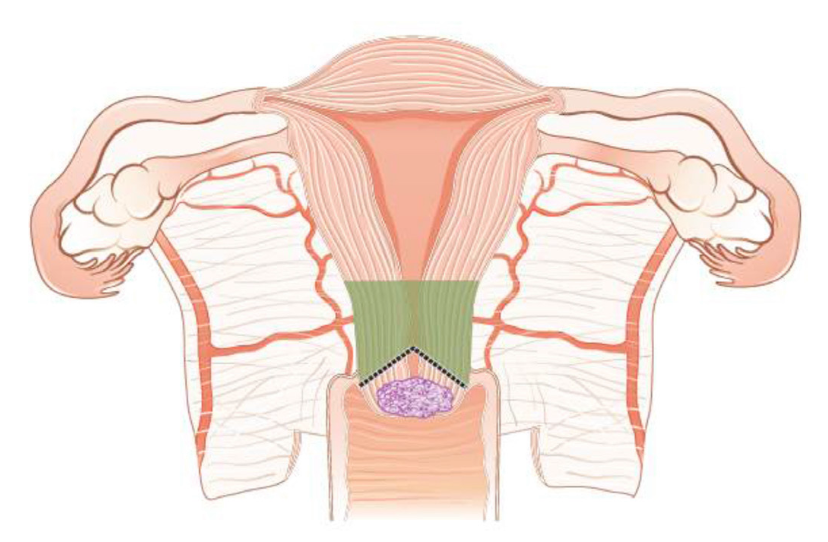
Радикальная гистерэктомия — удаление матки, верхней трети влагалища и близлежащих тканей (параметриев, связочного аппарата). Применяется при более распространенных опухолях, но все еще на ранних стадиях. Больным РШМ IB2-IIA стадий показано выполнение радикальной гистерэктомии с удалением придатков и тазовой лимфодиссекцией.
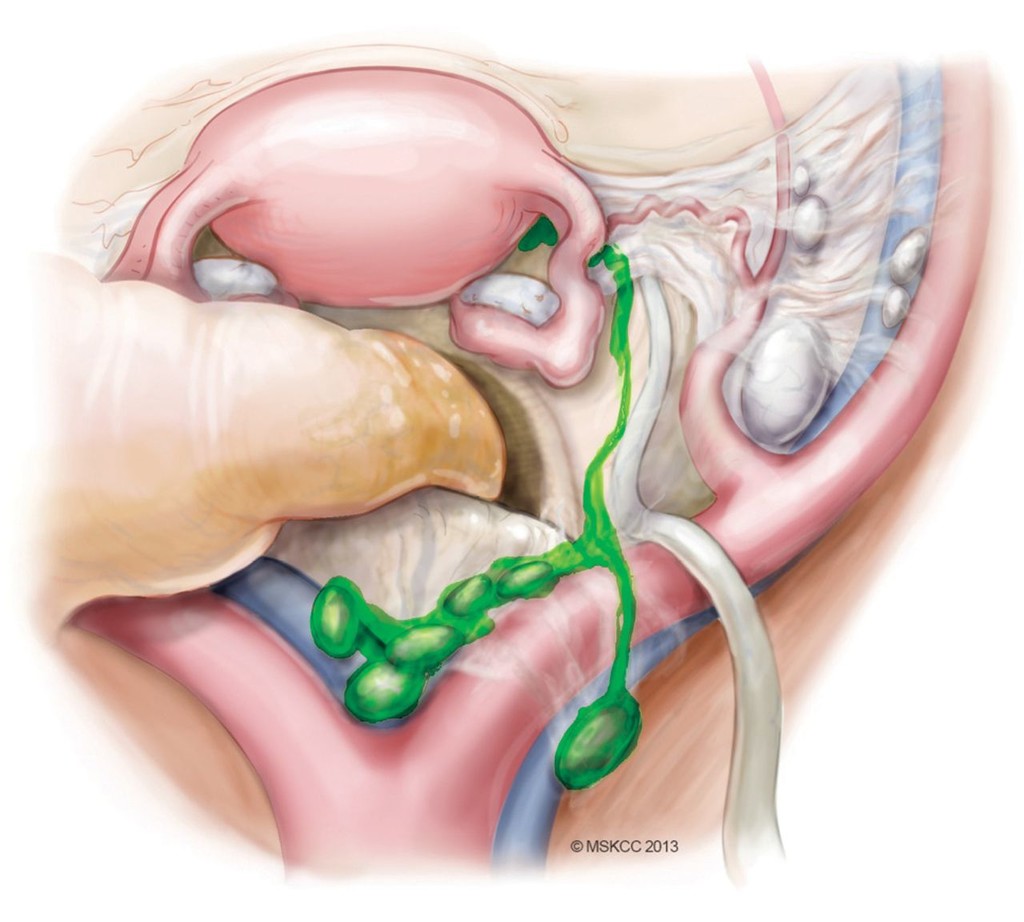
Определение сигнальных лимфоузлов
При ранних стадиях рака шейки матки оценка лимфатических узлов является обязательной частью операции и выполняется первым этапом, до радикальной гистерэктомии. Сигнальные лимфатические узлы — это первые узлы на пути лимфатического оттока от опухоли. Для их выявления в шейку матки вводится специальный краситель.
Удалённые узлы направляются на срочное гистологическое исследование. Если метастазы не обнаружены, операция продолжается в запланированном объёме. При выявлении опухолевых клеток хирургическое лечение прекращается, так как дальнейшее удаление матки не улучшает прогноз, и пациентка направляется на сочетанную химиолучевую терапию. При этом может быть выполнена транспозиция яичников.
Транспозиция яичников
Выполняется в рамках лечения, когда после операции планируется лучевая или химиолучевая терапия на область малого таза. Её цель — сохранить гормональную функцию яичников у женщин репродуктивного возраста. Во время операции яичники перемещаются за пределы предполагаемой зоны облучения и фиксируются в более высоком положении. Это позволяет существенно снизить дозу радиации, воздействующую на ткань яичников. Процедура выполняется как дополнительный или как самостоятельный этап и не влияет на радикальность хирургического лечения. Транспозиция возможна при отсутствии признаков поражения яичников и снижает риск преждевременной утраты их функции, однако не даёт абсолютной гарантии её сохранения. Решение о выполнении процедуры принимается индивидуально и обсуждается до начала лечения.
Лучевая терапия
Современное лучевое лечение может включать два компонента.
- Первый — дистанционная лучевая терапия, при которой облучение проводится снаружи с помощью линейного ускорителя и охватывает область малого таза, включая зоны возможного микроскопического распространения опухоли.
- Второй — внутриполостная лучевая терапия (брахитерапия), при которой источник излучения временно размещается непосредственно вблизи зоны опухоли. Такой подход позволяет доставить высокую дозу излучения в цель при минимальном воздействии на окружающие органы.
Лучевая терапия в лечении рака шейки матки используется в двух принципиально разных ситуациях: как основной (радикальный) метод лечения и как дополнительное лечение после операции. В большинстве современных протоколов предпочтение отдаётся химиолучевой терапии — когда на фоне лучевого лечения вводят препарат платины (чаще цисплатин в дозировке 40мг/м²), чтобы усилить эффект облучения.
Показания к проведению лучевой терапии следующие:
- Как основное лечение при опухолях на стадиях FIGO IB3 (≥ 4 см), IIB (иногда IIA), III, IVA. Стандартом считается сочетанная химиолучевая терапия (дистанционная с облучением зон лимфоузлов и брахитерапия).
- Лучевая терапия после операции (адъювантная). Назначается с профилактической целью, если по данным гистологического исследования установлен высокий риск рецидива. Здесь важно разделять два уровня риска.
Высокий риск, при котором проводится сочетанная химиолучевая терапия:
метастазы в лимфатических узлах (pN+);
опухолевые клетки по краю резекции (положительные края);
поражение параметрия (окружающих тканей).
Промежуточный риск (достаточно только дистанционной лучевой терапии):
сочетание признаков, указывающих на повышенный риск: крупный размер опухоли, глубокая инвазия в строму шейки, лимфоваскулярная инвазия (опухоль в лимфатических/кровеносных сосудах).
Как мы выбираем тактику лечения
Консультация гинеколога при раке шейки матки: врач детально обсуждает с пациенткой историю болезни, анализирует медицинскую документацию, проводит осмотр, при необходимости на приеме может выполнить биопсию шейки матки.
После получения результатов обследования каждый случай выносится на обсуждение на онкологическом консилиуме (Tumor board), в котором, помимо онкогинеколога, участвуют медицинский онколог, радиотерапевт, врач лучевой диагностики, генетик и другие специалисты в зависимости от конкретного случая.
После совместного определения оптимальной тактики лечения пациентку приглашают на консультацию, где врач подробно рассказывает о планах, прогнозах и отвечает на все вопросы и возможные опасения.
Критерием успешности проводимого лечения должно быть не проведение операции, а следование принципам онкологии, основанным на международных стандартах для каждого отдельного заболевания, где эффективность лечения взаимосвязана с показателями выживаемости, безрецидивного течения и качеством жизни.
Фертильность и органосохранение
Сохранение способности к деторождению после лечения рака шейки матки требует тщательного обсуждения для выбора стратегии, направленной на наступление и вынашивание беременности. Средний возраст пациенток с РШМ составляет 42-44 лет.
При нереализованной репродуктивной функции перед началом любой терапии в онкологии мы рекомендуем консультацию репродуктолога для выбора возможных путей сохранения фертильности (криоконсервация гамет, эмбрионов и пр.).
Помимо желания женщины сохранить детородную функцию, необходимо оценить:
Состояние лимфатических узлов (исключить их метастатическое поражение).
Гистологический тип опухоли. При некоторых агрессивных видах рака органосохранное лечение невозможно.
Размеры опухоли (не более 2 см).
Вид операции определяется на основании оценки совокупности факторов и может быть разным: конизация, простая трахелэктомия или радикальная трахелэктомия.
После проведенной радикальной трахелэктомии беременность наступает приблизительно в 65% случаев — женщина может самостоятельно или с помощью репродуктивных технологий забеременеть и выносить малыша.
Риск выкидыша в первом триместре сопоставим с популяцией, однако во втором триместре — в два раза выше, как и значительно выше риск преждевременных родов в третьем триместре.
Наблюдение
После завершения лечения пациентке необходимо регулярное наблюдение. Его цель — своевременно выявить рецидив и оценить отдалённые последствия лечения. При этом подходы к наблюдению различаются в международных и российских рекомендациях.
И зарубежные, и российские документы сходятся в главном: наиболее важными методами остаются опрос и гинекологический осмотр, поскольку именно так выявляется большинство рецидивов. Наибольший риск возврата болезни приходится на первые 2–3 года, поэтому в этот период визиты к врачу проводятся чаще.
В международных рекомендациях (SGO, NCCN) используется сдержанный, клинически ориентированный подход. Рутинные обследования — цитология, КТ, МРТ, ПЭТ-КТ — не рекомендуются при отсутствии симптомов и выполняются только при клиническом подозрении на рецидив. Такой подход не ухудшает онкологические результаты и снижает избыточную нагрузку на пациентку.
Российские рекомендации предполагают более интенсивное наблюдение, с более частым использованием инструментальных методов, в том числе при отсутствии жалоб. Однако убедительных данных о том, что такая тактика улучшает выживаемость по сравнению с симптом-ориентированным подходом, на сегодняшний день нет.
Независимо от выбранной схемы, ключевыми остаются регулярные визиты к врачу, внимание к симптомам и понимание целей наблюдения.
Прогноз после лечения
Показатели выживаемости для женщин с ранней стадией рака шейки матки, которые прошли стандартное лечение, превосходны. На самых ранних стадиях (стадия IA) через пять лет после установления диагноза приблизительно 95% женщин здоровы. Это означает, что 5% женщин умерли, хотя причина смерти не обязательно была связана с раком.
Для третьей-четвёртой стадии болезни эта продолжительность не превышает 25, иногда 30%.
Реабилитация
Реабилитация начинается сразу после завершения лечения и направлена на восстановление повседневной активности, профилактику поздних осложнений и улучшение качества жизни. Объём реабилитационных мероприятий зависит от вида лечения.
После хирургического лечения основными задачами являются восстановление физической активности и профилактика осложнений со стороны лимфатической системы и органов малого таза. В первые недели рекомендуется постепенное увеличение двигательной нагрузки, ограничение подъёма тяжестей и контроль симптомов, таких как отёки ног, ощущение тяжести или боли в тазу. При появлении признаков лимфостаза (отека ног) может потребоваться специализированная физиотерапия, массаж, ношение компрессионных чулок.
После лучевой или химиолучевой терапии чаще всего требуется работа с последствиями облучения. Возможны сухость и снижение эластичности влагалища, учащённое мочеиспускание, изменения стула и повышенная утомляемость. В этих ситуациях применяются местные средства для слизистых и влагалищные расширители, которые сохраняют емкость влагалища.
Отдельное внимание уделяется гормональным изменениям. У части женщин лечение приводит к преждевременной менопаузе, которая может сопровождаться приливами, нарушением сна и изменениями настроения. Возможность гормональной или негормональной коррекции обсуждается индивидуально, с учётом онкологической ситуации.
Реабилитация также включает возвращение к социальной и сексуальной жизни. Снижение либидо, болезненность при половом акте и тревожность — частые и ожидаемые последствия лечения, которые поддаются коррекции при своевременном обращении к врачу.
Наши возможности
Определение сторожевых лимфоузлов, интраоперационная гистология, ультрастадирование
Сохранение яичников без риска прогрессирования рака
Перемещение яичников перед лучевой терапией, чтобы избежать преждевременного климакса
Большой опыт органосохраняющих операций, которые дают возможность впоследствии иметь детей
Выполнение операции с помощью робота DaVinci
FAQ
Можно ли обойтись без удаления матки?
Да, при ранних стадиях (IA1-IB1, опухоль менее 2 см) и желании сохранить фертильность возможно выполнение органосохраняющих операций: конизации или трахелэктомии (удаление шейки матки с сохранением тела матки).
Что стандартно при стадиях IIB–III?
Стандартом лечения при местно-распространенном раке шейки матки (стадии IIB-III) является радикальная химиолучевая терапия (сочетание лучевой терапии и химиотерапии). Хирургическое лечение на этих стадиях, как правило, не показано.
Нужна ли химиотерапия всем?
Нет, не всем. Химиотерапия применяется как компонент химиолучевой терапии при распространенных стадиях или при лечении метастатической болезни.
Можно ли сохранить яичники?
Да, у молодых женщин, которым планируется лучевая терапия на область таза, может быть выполнена лапароскопическая транспозиция (перемещение) яичников за пределы зоны облучения для сохранения их функции и предотвращения ранней менопаузы.
Вакцинация против ВПЧ помогает?
Да, вакцинация является эффективным методом первичной профилактики. Она защищает от заражения наиболее онкогенными типами ВПЧ и практически на 100% предотвращает развитие вызванных ими предраковых состояний. Исследования показывают, что у вакцинированных женщин риск развития рака шейки матки значительно ниже.
Список источников
- American College of Obstetricians and Gynecologists. Cervical Cancer Screening.
- American Cancer Society. Cervical Cancer.
- Cancer Research UK. Cervical cancer.
- Centers for Disease Control and Prevention (CDC) (U.S.). Cervical Cancer Basics.
- Cohen PA, Jhingran A, Oaknin A, Denny L. Cervical cancer. Lancet. 2019.
- Davies-Oliveira JC, Smith MA, Grover S, Canfell K, Crosbie EJ. Eliminating Cervical Cancer: Progress and Challenges for High-income Countries. Clin Oncol (R Coll Radiol). 2021.
- Fowler JR, Maani EV, Dunton CJ, Gasalberti DP, Jack BW. Cervical Cancer. 2023.
- National Cancer Institute (U.S.). Cervical Cancer.
- Perkins RB, Wentzensen N, Guido RS, Schiffman M. Cervical Cancer Screening: A Review. JAMA. 2023.
- Saleh M, Virarkar M, Javadi S, Elsherif SB, et al. Cervical Cancer: 2018 Revised International Federation of Gynecology and Obstetrics Staging System and the Role of Imaging. AJR Am J Roentgenol. 2020.
- Zhang S, Xu H, Zhang L, Qiao Y. Cervical cancer: Epidemiology, risk factors and screening. Chin J Cancer Res. 2020.
Материал носит информационный характер, не заменяет консультацию; индивидуальные риски/результаты обсуждаются с врачом.




 Ильин Антон Алексеевич
Ильин Антон Алексеевич