Кишечная стома
Кишечная стома — это сообщение между тонкой или толстой кишкой и передней брюшной стенкой, искусственно создаваемое хирургом.
Есть множество заболеваний, при которых необходимо формировать стому. Чаще всего это рак прямой или ободочной кишки, кишечная непроходимость, тяжелые формы или осложненное течение неспецифического язвенного колита, болезни Крона, перфоративный дивертикулит, травмы прямой или ободочной кишки.
Часто больных госпитализируют в стационар по ургентным (срочным) показаниям с клинической картиной кишечной непроходимости, и в некоторых случаях причиной непроходимости является осложнённое течение рака прямой или ободочной кишки. Этих больных оперируют в неотложном порядке. Финалом такой операции является формирование кишечной стомы. Стомирование у части пациентов позволяет планировать в будущем радикальное лечения рака прямой или ободочной кишки, и это, как правило, более сложные оперативные вмешательства.
Иногда при проведении плановых операций, таких как низкая передняя резекция прямой кишки по поводу злокачественного новообразования прямой кишки, формирование стомы выполняется с целью профилактики несостоятельности анастомоза между культей прямой кишки и нисходящей ободочной кишкой.
Виды кишечных стом
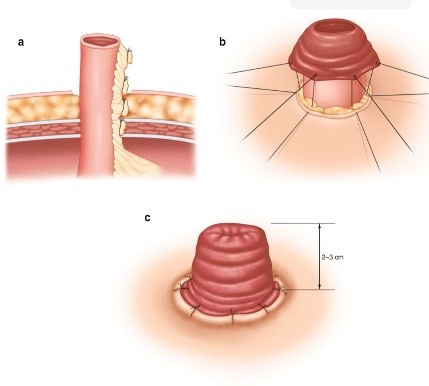
Существует несколько разновидностей стом. Если стому создают из тонкой кишки, то в зависимости от её отдела она будет иметь различные названия: стома, сформированная из тощей кишки, - еюностома, а из петли подвздошной кишки - илеостома. Если стому формируют из какого-либо отдела ободочной кишки, то это колостома.
Также стомы разделяют по
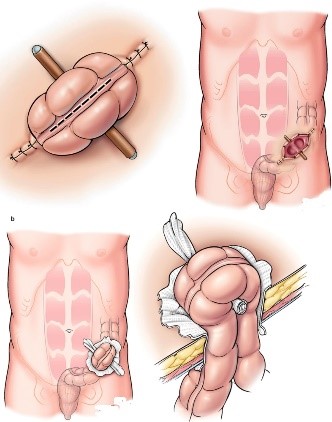
виду их формирования в процессе оперативного пособия: петлевая и концевая.
Петлевые стомы выводят на переднюю брюшную стенку в виде петли, как правило, это делают для защиты ниже расположенного анастомоза. Концевые стомы
выводят в виде отрезка кишки, второй конец кишки может быть также выведен радом
с первым отрезком или ушиваться наглухо и оставаться в брюшной полости.
Рисунок 1. Петлевая стома
Рисунок
2. Концевая стома
Питание пациентов со стомами
Объем и консистенцию каловых масс, выделяемых по стоме, можно регулировать подбором соответствующей диеты, количеством выпитой жидкости в сутки.
Должен ли пациент со стомой соблюдать специальный режим питания? Как правило, специальной диеты не требуется. После операции нужно возвращаться к обычному регулярному питанию после появления первого стула по стоме. Однако важно понимать, что часть потребляемой пищи закрепляет стул, а другие продукты, наоборот, могут провоцировать учащенный стул.
Подробно ознакомится с особенностями питания можно в этой статье
Уход за кишечной стомой
Пациенту с кишечной стомой следует понимать, что стома не имеет замыкательного аппарата, поэтому больной не сможет контролировать функцию удержания кала и газов. Но, получив консультацию у стома-терапевта по уходу за стомой, человек может полностью социально адаптироваться к своему новому состоянию.
Современные
калоприемники компенсируют утраченные после операции функции, содержимое кишки (кал
и газы) надежно изолируются в герметичном мешке, сделанном из газонепроницаемых
материалов. Калоприемники предназначены не только для сбора кала, но и для
защиты кожи вокруг стомы, и фиксируются на коже живота сразу после формирования
стомы в финале операции. Предлагаемые производителями современные калоприемники
компактны, незаметны под одеждой.
Подробнее об особенностях ухода за стомой можно прочитать в статье по ссылке
Как долго может существовать стома?
В зависимости от цели операции стомы могут быть временными или постоянными. Временные стомы, как понятно из названия, создаются для временного отведения кишечного содержимого из зоны анастомоза, расположенного ниже по кишке. Как правило, они являются петлевыми. Постоянные стомы формируют, во-первых, при операциях на самых дистальных участках прямой кишки, когда происходит полное удаление прямой кишки (тогда стома является новым противоестественным задним проходом). Во-вторых, постоянные стомы могут формировать при неоперабельных формах колоректального рака с целью исключения возникновения кишечной непроходимости.
Адаптация пациентов к ношению стомы
Подготовка пациента к формированию стомы начинается еще до оперативного лечения. Пациент должен адаптироваться к новым моделям фекального опорожнения и к своему измененному телу и образу себя. Успешная адаптация требует от пациента овладения новыми навыками и эффективного решения многих эмоциональных проблем, связанных с измененной анатомией и измененным удержанием. Мероприятия, способствующие адаптации, включают:
1. Выбор места для стомы в предоперационном периоде специалистом по стомам (как правило, это медсестра, прошедшая обучение, или хирург, который будет проводить операцию). Маркировка места для стомы в предоперационном периоде приводит к меньшему числу осложнений.
2. Особое внимание уделяют индивидуальному обучению пациентов с предоперационным и послеоперационным компонентами.
3. Поддерживающее консультирование для всех пациентов до операции и углубленное консультирование для любого пациента, у которого возникли проблемы с адаптацией. Ряд исследований показал, что участие специалиста по уходу за стомой оказывает значительное влияние на долгосрочные положительные результаты и снижение частоты осложнений, как и участие пациента в группах поддержки.
Осложнения у пациентов со стомами
Частота осложнений у пациентов со стомами колеблется от 14 до 79 %; почти половина всех стом в конечном итоге становится «проблемными» из-за образования «карманов» и проблем с перистомальной кожей.
Осложнения различаются в зависимости от типа стомы. Более низкие показатели осложнений наблюдаются у пациентов с концевой коло- и илеостомой. Петлевая илеостома имеет самые высокие показатели осложнений. Наиболее распространенными проблемами концевой и петлевой илеостомы является обезвоживание и раздражение кожи (связанное с большой потерей жидкости, а с ней и электролитов) и непроходимостью тонкого кишечника.
Имеются ранние и поздние осложнения кишечных стом. Ранние – это те осложнения, которые возникают в течение первых 3 месяцев с момента формирования стомы, и поздние – возникшие после 3-х месяцев.
К ранним осложнения относят: ишемию/некроз стомы, кровотечение из стомы, ретракцию стомы, контактный дерматит.
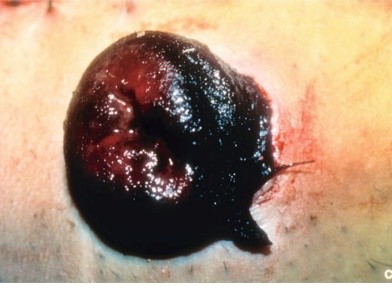
Частота возникновения ишемии или некроза стомы составляет порядка 14% по данным литературы. Как правило, возникает данное осложнение при недостаточной мобилизации того сегмента кишки, который используют для формирования стомы, также это осложнение может возникнуть вследствие малого размера отверстия в мягких тканях передней брюшной стенки, сформированного для проведения стомы. И также ишемия стомы возможна вследствие повреждения артериального сосуда, питающего участок кишки, предназначенный для формирования стомы.
Рисунок 3. Некроз стомы
Тактика лечения данного осложнения различна: от наблюдения до проведения повторной операции по реконструкции стомы.
Кровотечение из стомы является редким осложнением и наблюдается, как правило, при разрыве слизистой оболочки кишки, возникшем вследствие грубой тракции при протаскивании кишки через отверстие в передней брюшной стенке или недостаточном гемостазе, возникшем при пересечении слизистой кишки. Еще более казуистическим видом является кровотечение из варикозно расширенных вен кишки у пациентов с синдромом портальной гипертензии. Лечение данного вида осложнения тоже может быть различным – от коагуляции сосуда до повторного оперативного вмешательства.
Ретракция стомы или втяжение стомы – это такая ситуация, когда край стомы находится ниже края кожи передней брюшной стенки более чем на 5 мм. Частота данного осложнения колеблется от 1 до 40% по данным различных источников. Наиболее частой причиной этого осложнения является натяжение сегмента кишки, выбранного для формирования стомы, вследствие, как правило, ожирения, то есть большой толщины передней брюшной стенки, недостаточной мобилизации участка кишки, предназначенного для стомирования и, кроме того, небольшой высотой формирования самой стомы над передней брюшной стенкой (менее 1 см). Вследствие ретракции стомы создается ситуация, когда невозможно пользоваться калоприемниками и возникает выраженный перистомальный дерматит, что приводит в дополнительному фиброзированию и развитию стриктуры стомы. Лечение данного осложнения, как правило, оперативное, заключающееся в реконструкции колостомы.
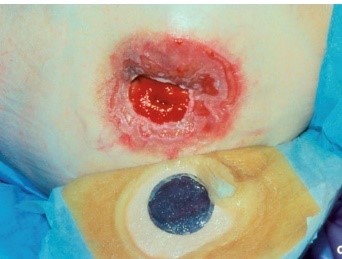
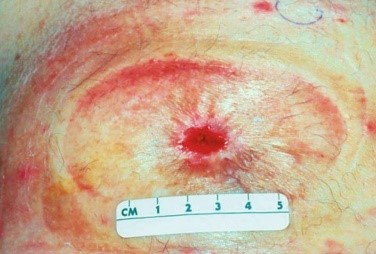
Проблема с перистомальной кожей — наиболее распространенное осложнением. Проявлениями данного осложнения могут быть как незначительная травма кожи, так и дерматит, язвы и гангренозная пиодермия (у пациентов с болезнью Крона). Чаще встречается при илеостомии, чем при колостоме.
Рисунок 4. Контактный перистомальный дерматит
Лечение, как правило, консервативное, направленное на устранение причин, приведших к развитию дерматита и лечения самого дерматита
Подробная статья об осложнениях, связанных с кишечными стомами
По возможности пациент с проблемами перистомальной кожи должен быть осмотрен медсестрой-специалистом по стоме.
Поздние осложнения (>3 месяцев) в основном встречаются при наличии постоянных стом, поскольку временные стомы зачастую уже к 3 месяцам закрывают хирургическим путем. Наиболее распространенными поздними осложнениями являются парастомальная грыжа, выпадение стомы и стеноз стомы.
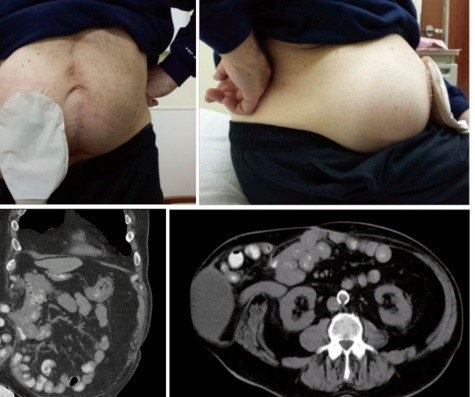
Парастомальная грыжа возникает у каждого четвертого пациента, подвергшегося стомированию. В результате этого формируется дефект передней брюшной стенки вокруг кишки, в который могут входить, и даже ущемляться, органы брюшной полости. Лечение парастомальных грыж только оперативное и заключается в проведении сложных реконструктивных вмешательствах на передней брюшной стенке. Данные операции могут выполняться как лапароскопическим, так и открытым доступом.
Рисунок 5. Парастомальная грыжа
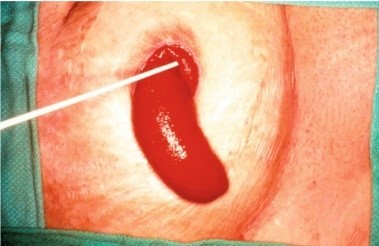
Эвагинация или выпадение слизистой стомы – выворачивание слизистой кишки наружу за пределы стомы. Частота данного осложнения - 2-4 %. Наиболее часто подвержены данному осложнению колостомы. Лечение такого осложнения может быть консервативным при небольших эвагинациях и заключается оно в использовании осмотических компрессов с целью уменьшения отека слизистой, что способствуют вворачиванию слизистой в просвет стомы. Такими компрессами может служить сахарная пудра или мёд. В последующем необходимо использовать бандаж с пролапс-ремнем, чтобы удерживать кишечник вправленным в брюшную полость, или с помощью модификаций мешкообразных конструкций для размещения выпавшего кишечника, когда вправление невозможно устранить или поддерживать.
Рисунок 6. Эвагинация стомы
Выворот слизистой может приводить к некрозу слизистой, что приводит к экстренной операции. Выраженный пролапс зачастую приводит к необходимости проведения реконструкции стомы с резекцией участка кишки.
Стеноз стомы — это процесс сужения выходного отверстия кишки, что приводит к нарушениям транзита содержимого по кишке. Частота данного осложнения составляет от 2 до 15 процентов и чаще встречается при концевой колостоме.
Рисунок 7. Стеноз стомы
Стеноз стомы может возникнуть в раннем послеоперационном периоде, но чаще развивается через несколько месяцев после операции. Ранний стеноз возникает из-за отека слизистой, и его можно лечить консервативно. Поздние стенозы, как правило, возникают вследствие дефектов хирургической техники или вследствие тяжелых парастомальных осложнений. Данный вид стеноза требует проведения повторной реконструктивной операции по формированию новой стомы.
Хирургическая реабилитация
Сроки проведения реконструктивных и реконструктивно-восстановительных операций определяются индивидуально и зависят от первоначального диагноза, вида предполагаемого вмешательства, общего состояния больного. Реконструктивные вмешательства на ободочной и прямой кишке относятся к категории наиболее сложных в колопроктологии и должны выполняться исключительно квалифицированными хирургами со специальной подготовкой и достаточным для этого опытом. Выполнение реконструктивно-восстановительных операций на тонкой и ободочной кишке приобретает высокую актуальность для социально-трудовой реабилитации и улучшения качества жизни стомированных пациентов. Зачастую данные вмешательства по технической сложности превосходят первичную операцию, но при этом методы хирургической коррекции при ликвидации стом за последние 10 лет практически не претерпели кардинальных изменений.
До настоящего времени точные сроки восстановления кишечной непрерывности при стомах не определены, и в зависимости от различных факторов составляют от 2-3 недель до 1,5 лет.
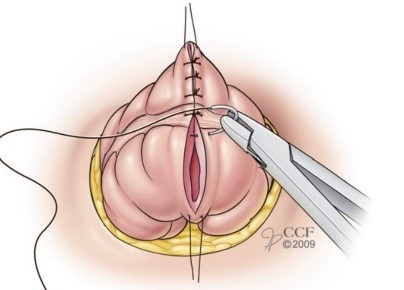
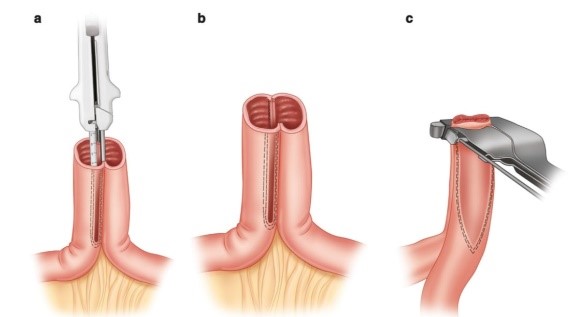
Виды хирургических операций, как сказано выше, могут быть различными. При петлевых стомах в основном используют внебрюшинный доступ. Это когда стома выделяется из тканей передней брюшной стенки без проведения лапаротомии, и далее дефект в стенке кишки в виде стомы закрывается с помощью специальных методик. Затем ушитая кишка погружается в брюшную полость.
Рисунок 8. Вариант реконструкции петлевой стомы
Рисунок 9. Реконструкция петлевой стомы сшивающими аппаратами
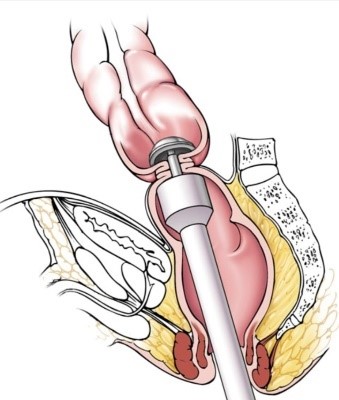
Для проведения реконструкции одноствольной стомы необходимо оперативное вмешательство с вхождением в брюшную полость, поскольку в данной ситуации необходимо найти и выделить участок кишки, который находится в брюшной полости, и подготовить к анастомозированию участок кишки, выведенный в виде стомы. Это часто достаточно трудоёмко из-за спаечного процесса в брюшной полости после ранее выполненных операций. Данный вид реконструктивного оперативного вмешательства может быть выполнен как традиционным «открытым» способом, так и с использованием лапароскопических методик.
Рисунок 10. Формирование десцендо-ректального анастомоза при реконструкции концевой колостомы
Центр тазовой хирургии Ильинской больницы
Врачи Центра тазовой хирургии Ильинской больницы имеют большой опыт реконструктивных операций на ободочной кишке. Ежегодно наши специалисты стажируются в ведущих отечественных и зарубежных клиниках. В команде нашего центра есть много узкоспециализированных врачей в области не только колоректальной хирургии, но и гинекологии, урологии, что делает нашу работу мультидисциплинарной и пациентоориентированной.
Операционный блок Ильинской больницы оснащен самым современным оборудованием, включая роботический комплекс Da Vinсi. Роботическая система иногда может использоваться в реконструктивной хирургии кишечных стом.
Подход к лечению любого пациента в Ильинской больнице является персонифицированным и направлен на максимально быстрые сроки восстановления после хирургического лечения.
В послеоперационном периоде врачи нашего центра продолжают наблюдать пациентов вплоть до полного их восстановления, привлекая к лечению и реабилитации необходимых специалистов.
Специалисты нашего центра всегда готовы помочь вам! Для нас нет нерешаемых задач!




 Устименко Андрей Владимирович
Устименко Андрей Владимирович