Что такое желчнокаменная болезнь?
Желчекаменная болезнь (ЖКБ) - распространенное заболевание, встречается чаще у представителей белой расы (США, Европа, Россия), приблизительно у 15% населения.
Зачастую наличие конкрементов (камней) в желчном пузыре - это случайная находка во время обследования. Само по себе наличие камней может не называться болезнью, но может называться холецистолитиазом (наличием камней в желчном пузыре). Совсем иное дело, когда наличие конкрементов в желчном пузыре сопровождается симптомами - такое состояние называют желчнокаменной болезнью.
Как проявляется желчекаменная болезнь?
Чаще всего болезнь проявляется болью. Боль часто возникает ночью или через 1-1,5 часа после приема пищи, купируется обезболивающими препаратами. Также симптомами желчнокаменной болезни являются:
- горечь во рту,
- отрыжка воздухом,
- тошнота,
- рвота с желчью, не приносящая облегчения.
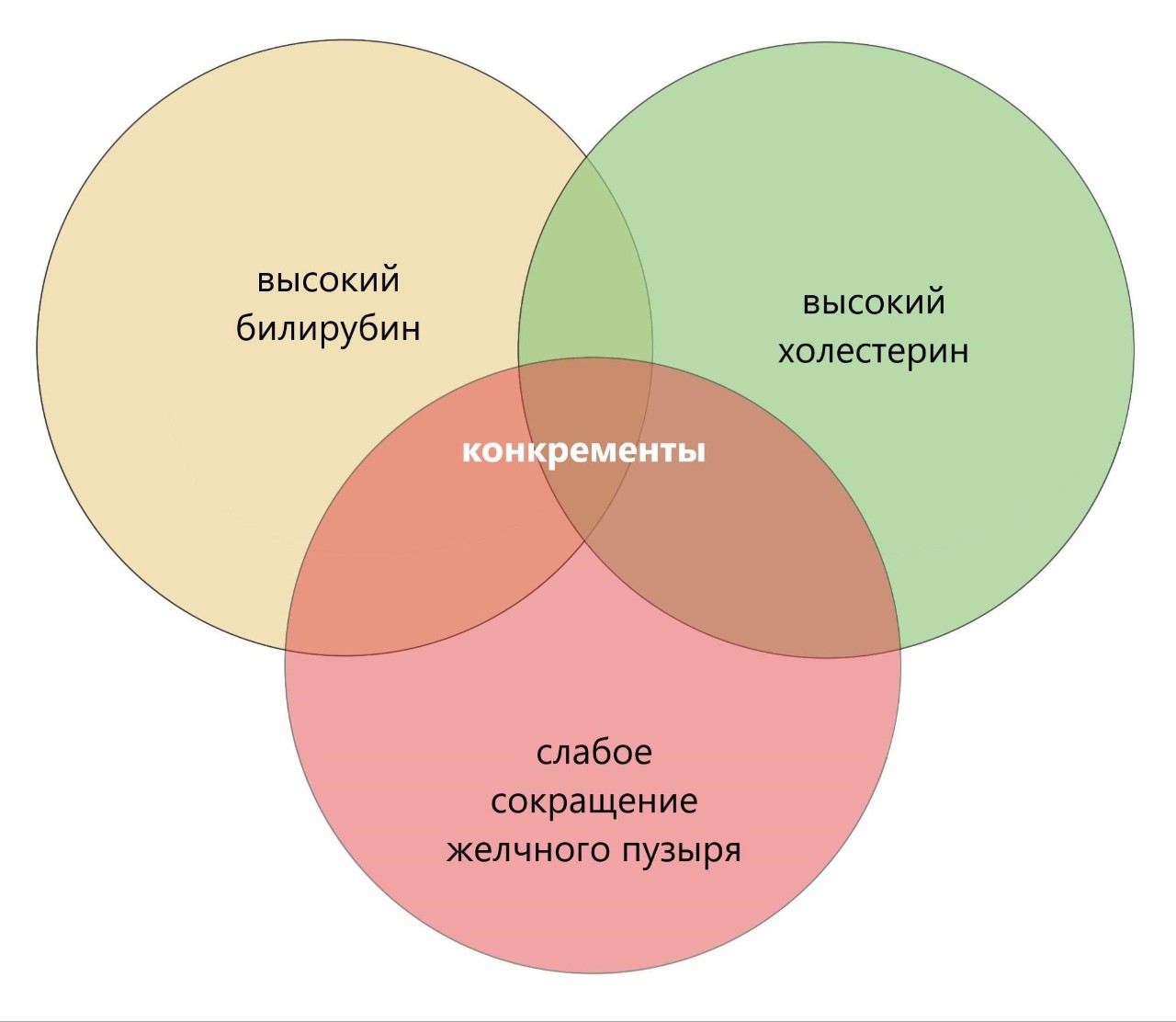
Почему образуются камни в желчном пузыре
- Высокая концентрация холестерина в желчи. Соответственно, если у вас высокий холестерин в крови, это может привести к образованию конкрементов в желчном пузыре.
- Высокая концентрация билирубина в желчи. Билирубин — продукт разрушения эритроцитов. Повышение синтеза билирубина бывает при циррозе, инфекции, патологии крови.
- Снижение сократительной способности желчного пузыря. При неполном опорожнении часть желчи остается в пузыре, концентрируется в виде осадка, затем кристаллизуется и образуются камни.
Также возникновению и развитию желчнокаменной болезни могут способствовать:
- беременность;
- прием оральных контрацептивов или гормональная терапия;
- быстрое похудение;
- малоподвижный образ жизни;
- генетическая предрасположенность;
- различные заболевания (сахарный диабет, болезнь Крона, цирроз печени, заболевания крови и др.).
Можно ли удалить камни из желчного пузыря без операции?
Растворение желчных камней
Растворение желчных камней может быть достигнуто с помощью различных препаратов. Наиболее применяемыми являются: хенодезоксихолевая кислота, урсодезоксихолевая кислота и 2-метокси-6-метилпиридин. Каждое из этих средств лечения продемонстрировало различную степень эффективности и безопасности в клинических исследованиях.
Было показано, что хенодезоксихолевая кислота (хенодиол) эффективно растворяет желчные камни, при этом исследование показало значительные показатели растворения в течение двухлетнего периода. Урсодезоксихолевая кислота — еще один препарат, используемый для растворения желчных камней, особенно эффективный для камней размером менее 10 мм. Соединение 2-метокси-6-метилпиридин (ММП) продемонстрировало хорошую эффективность. ММП показал растворимость 59,0% для холестериновых желчных камней.
Хотя эти методы лечения кажутся многообещающими, важно учитывать, что не все пациенты реагируют одинаково, и многим может потребоваться хирургическое вмешательство, если медикаментозная терапия неэффективна.
Дробление желчных камней
Согласно современным рекомендациям дробление камней в полости желчного пузыря считается бессмысленным и опасным способом лечения, ведущим к многим осложнениям. Большинство клинических рекомендаций не советует использовать его у больных с желчнокаменной болезнью.
Показания к операции и как она проходит
Холецистэктомия (удаление желчного пузыря) является основным доказанным эффективным способом лечения симптомной желчнокаменной болезни. При этом международные и отечественные рекомендации предлагают наблюдение в случае случайного обнаружения конкрементов в желчном пузыре у пациента с отсутствующей симптоматикой.
Основными показаниями к операции являются:
| Состояние (показание) | Сроки выполнения |
|---|---|
| Рецидивирующие приступы билиарной колики | В плановом порядке |
| Кальцифицированный («фарфоровый») ЖП | В плановом порядке |
| Острый холецистит (осложненные формы или отсутствие улучшения на фоне консервативного лечения) | Срочное (в ближайшие 48–72 ч) |
| Перенесенный острый холецистит | В плановом порядке, оптимально — в ближайшие 4–6 нед, максимум — 12 нед |
| Холедохолитиаз | После извлечения камня из общего желчного протока либо одновременное выполнение холецистэктомии и удаления конкремента из протока |
| Атака билиарного панкреатита (высока вероятность рецидивов острого панкреатита) | Во время настоящей госпитализации, но после стихания явлений панкреатита |
Следует отметить, что желчекаменная болезнь увеличивает риск развития рака желчного пузыря.
Ограничения, осложнения и варианты операции
Основными противопоказаниями к лапароскопической холецистэктомии является невозможность пациента перенести общую анестезию из-за наличия тяжелых сопутствующих заболеваний.
В настоящее время количество осложнений при выполнении плановой холецистэктомии не превышает риск осложнений желчнокаменной болезни.
Различные публикации показывают, что количество осложнений не превышает 3%. Существует также понятие “постхолецистэктомический синдром”, объединяющий многие состояния и симптомы, возникающие после операции в 5-10% случаев. К ним относится колика, тошнота, метеоризм, диарея. Большинство этих симптомов проходят в течение года.
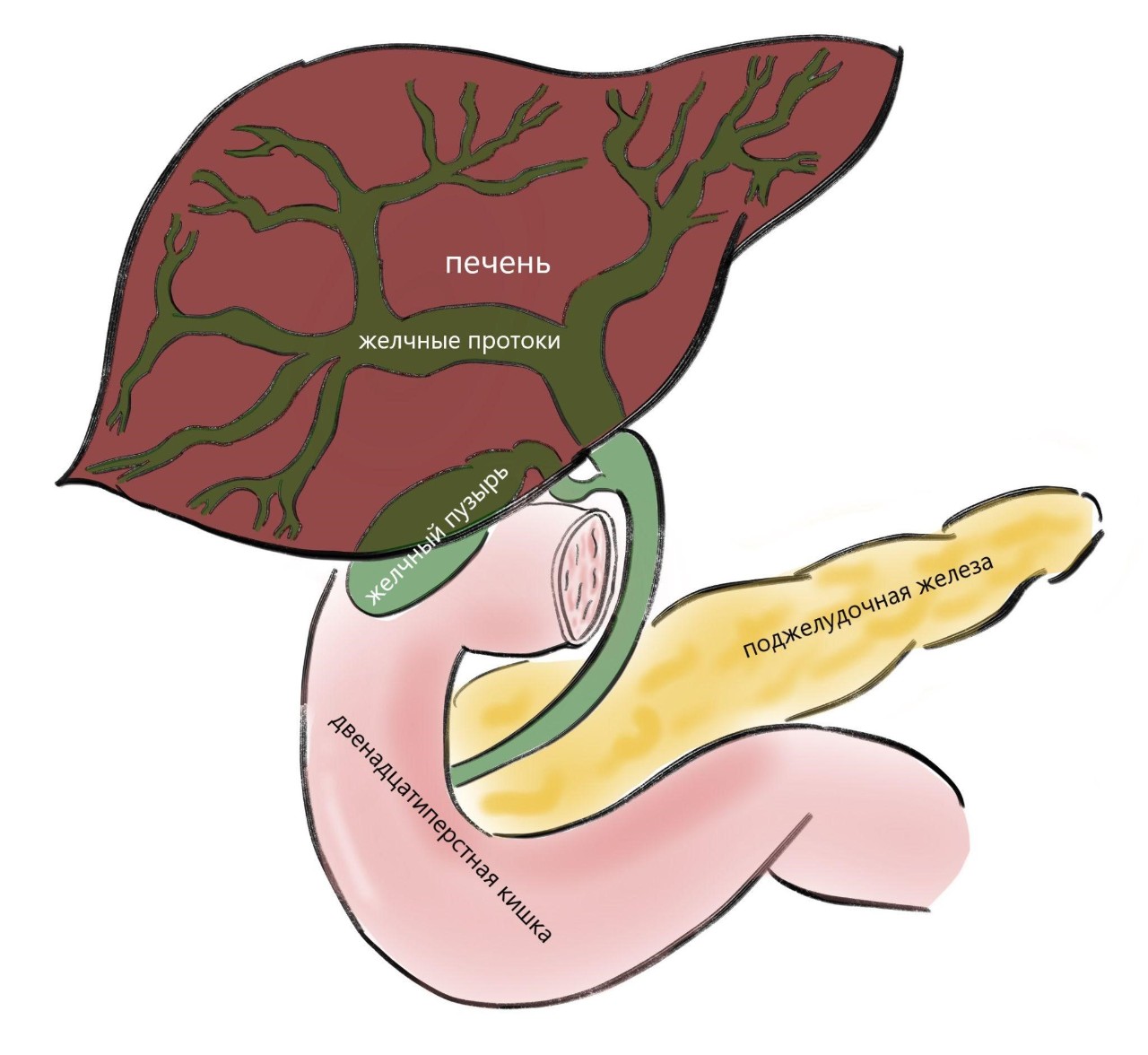
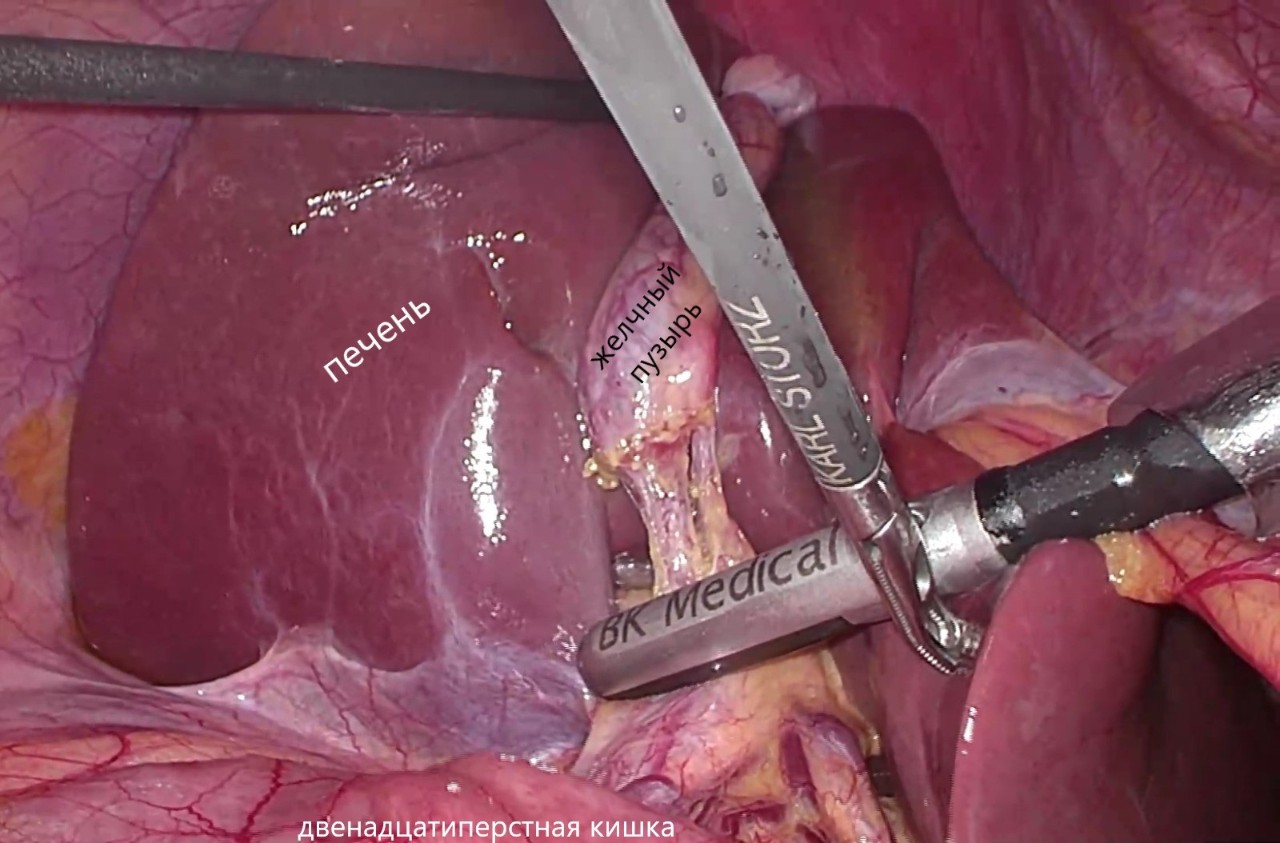
При наличии симптомов пациенту предлагают плановую операцию. Хирургическое вмешательство выполняют под наркозом лапароскопическим доступом (проколы брюшной стенки). Брюшная полость наполняется углекислым газом. Выделяется желчный пузырь, артерия желчного пузыря и проток желчного пузыря, артерия и проток клипируются металлическими скребками (клипсы магнитонегативны, с ними можно выполнять МРТ, проходить рентген и т.д.). Хирург удаляет желчный пузырь также через прокол брюшной стенки.
В случае, если у пациента есть конкремент в желчном протоке, выполняют гибридную операцию, во время которой бригада хирургов удаляет желчный пузырь, а бригада врачей-эндоскопистов удаляет конкременты из общего желчного протока. Данная методика операции уменьшает риск послеоперационного панкреатита.
В тот же день пациент встает, ходит и принимает пищу, на следующий день после лабораторного и инструментального контроля пациента выписывают из стационара.
Клинический пример
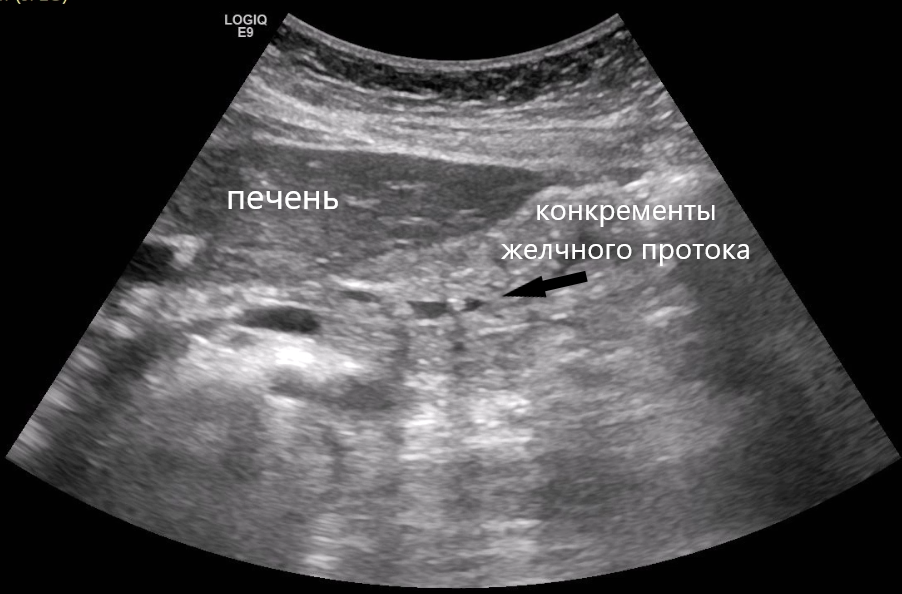
Пациентка В., 35 лет поступила с картиной интенсивной боли в животе, тошнотой, однократной рвотой. На фоне обезболивающих боли купированы. При обследовании по данным УЗИ и МРТ выявлены признаки наличия конкрементов в желчном пузыре и желчных протоках. Пациентке выполнили одномоментную гибридную операцию двумя бригадами - эндоскопистов и хирургов, удалив желчный пузырь и 2 конкремента из желчного протока, что позволило предотвратить тяжелые осложнения, такие как острый панкреатит.
Послеоперационный период протекал гладко, без осложнений. На 2 сутки после операции пациентка была выписана из больницы.
Стоит ли откладывать плановую операцию, которую можно выполнить в благоприятных условиях и будучи полностью готовым к операции?
Или, имея симптомы желчнокаменной болезни потенциально идти на риски получить осложнения, находясь где-нибудь в путешествии, далеко от дома или в самый неподходящий момент? Очевидно, что при нынешнем уровне медицины и хирургии выполнение операции является меньшим риском, чем бездействие и ожидание осложнений желчнокаменной болезни.
Авторы: Колыгин А.В., Петров Д.И.


 Колыгин Алексей Вадимович
Колыгин Алексей Вадимович